ความเครียดออกซิเดชัน
Back Clinic ทีมแพทย์ไคโรแพรคติกและความเครียดออกซิเดชัน ความเครียดจากปฏิกิริยาออกซิเดชันหมายถึงการรบกวนสมดุลระหว่างการผลิตออกซิเจนปฏิกิริยา (อนุมูลอิสระ) และการป้องกันสารต้านอนุมูลอิสระ กล่าวอีกนัยหนึ่ง มันคือความไม่สมดุลระหว่างการผลิตอนุมูลอิสระและความสามารถของร่างกายในการต่อต้านหรือล้างพิษผลที่เป็นอันตรายผ่านการทำให้เป็นกลางโดยสารต้านอนุมูลอิสระ ความเครียดจากปฏิกิริยาออกซิเดชันนำไปสู่สภาวะทางพยาธิสรีรวิทยาหลายอย่างในร่างกาย ซึ่งรวมถึงโรคเกี่ยวกับระบบประสาท เช่น โรคพาร์กินสัน โรคอัลไซเมอร์ การกลายพันธุ์ของยีน มะเร็ง กลุ่มอาการอ่อนเพลียเรื้อรัง กลุ่มอาการเอ็กซ์เปราะบาง ความผิดปกติของหัวใจและหลอดเลือด หลอดเลือด หัวใจล้มเหลว หัวใจวาย และโรคเกี่ยวกับการอักเสบ การเกิดออกซิเดชันเกิดขึ้นภายใต้สถานการณ์หลายประการ:
เซลล์ใช้กลูโคสเพื่อสร้างพลังงาน
ความเหนื่อยล้า
by ดร.อเล็กซ์ จิเมเนซ สุขภาพของหัวใจ , ความเครียดออกซิเดชัน
สำหรับผู้ที่ต้องการปรับปรุงสุขภาพของหัวใจ การบริโภคลูกพรุนสามารถช่วยบำรุงสุขภาพหัวใจและหลอดเลือดได้หรือไม่?
ลูกพรุนและสุขภาพหัวใจ
ลูกพรุนหรือลูกพลัมแห้งเป็นผลไม้ที่อุดมด้วยเส้นใยซึ่งมีสารอาหารหนาแน่นกว่าลูกพลัมสด และช่วยย่อยอาหารและการเคลื่อนไหวของลำไส้ (เอลเลน ลีเวอร์ และคณะ 2019 ) การวิจัยใหม่ชี้ให้เห็นว่าพวกเขาสามารถให้มากกว่าการช่วยย่อยอาหารและอาการท้องผูก ตามการศึกษาใหม่ที่นำเสนอที่ American Society for Nutrition การรับประทานลูกพรุนทุกวันจะช่วยเพิ่มระดับคอเลสเตอรอลและลดความเครียดและการอักเสบจากปฏิกิริยาออกซิเดชั่นได้
การรับประทานลูกพรุน 10 ถึง XNUMX ลูกต่อวันอาจช่วยให้สุขภาพของหัวใจดีขึ้นได้
ประโยชน์ต่อสุขภาพของหัวใจจากการบริโภคเป็นประจำพบได้ในผู้ชาย
ในสตรีสูงอายุ การรับประทานลูกพรุนเป็นประจำไม่มีผลเสียต่อระดับคอเลสเตอรอลรวม น้ำตาลในเลือด และระดับอินซูลิน
การศึกษาอื่นพบว่าการรับประทานลูกพรุน 50–100 กรัมหรือห้าถึงสิบลูกต่อวันสัมพันธ์กับการลดความเสี่ยงของโรคหัวใจ (มียังฮอง และคณะ 2021 )
การลดลงของคอเลสเตอรอลและเครื่องหมายการอักเสบเป็นผลมาจากการปรับปรุงระดับสารต้านอนุมูลอิสระ
สรุปได้ว่าลูกพรุนสามารถช่วยสุขภาพหัวใจและหลอดเลือดได้
ลูกพรุนและพลัมสด
แม้ว่าผลการศึกษาพบว่าลูกพรุนสามารถช่วยบำรุงสุขภาพของหัวใจได้ แต่นั่นไม่ได้หมายความว่าลูกพลัมสดหรือน้ำลูกพรุนจะให้ประโยชน์เช่นเดียวกัน อย่างไรก็ตาม ยังไม่มีการศึกษามากมายเกี่ยวกับประโยชน์ของลูกพลัมสดหรือน้ำลูกพรุน แต่เป็นไปได้ว่าจะทำได้ อย่างไรก็ตาม จำเป็นต้องมีการวิจัยเพิ่มเติม ลูกพลัมสดที่ตากด้วยลมร้อนจะช่วยเพิ่มคุณค่าทางโภชนาการและอายุการเก็บรักษาของผลไม้ ซึ่งอาจเป็นสาเหตุที่ทำให้ลูกพลัมแห้งยังคงรักษาสารอาหารได้มากขึ้น (หรจีต ซิงห์ บราร์ และคณะ 2020 )
บุคคลอาจต้องกินลูกพลัมมากขึ้นเพื่อให้ได้ประโยชน์เช่นเดียวกัน
การกินลูกพรุน 5-10 ลูกดูเหมือนจะง่ายกว่าการพยายามรับประทานลูกพลัมสดในปริมาณเท่าๆ กันหรือมากกว่านั้น
แต่แนะนำให้เลือกอย่างใดอย่างหนึ่งแทนน้ำลูกพรุน เนื่องจากผลไม้ทั้งผลมีไฟเบอร์มากกว่า ทำให้ร่างกายรู้สึกอิ่มมากขึ้น และมีแคลอรี่ต่ำกว่า
สิทธิประโยชน์สำหรับเยาวชน
การวิจัยส่วนใหญ่ดำเนินการกับผู้หญิงและผู้ชายวัยหมดประจำเดือนที่มีอายุมากกว่า 55 ปี แต่บุคคลที่อายุน้อยกว่าก็สามารถได้รับประโยชน์จากการรับประทานลูกพรุนได้เช่นกัน การรับประทานอาหารที่อุดมไปด้วยผักและผลไม้ถือว่าดีต่อสุขภาพ ดังนั้นการเติมลูกพรุนเข้าไปในอาหารจะช่วยเพิ่มประโยชน์ต่อสุขภาพ สำหรับผู้ที่ไม่ชอบลูกพรุน แนะนำให้ใช้ผลไม้เช่นแอปเปิ้ลและผลเบอร์รี่เพื่อสุขภาพของหัวใจด้วย อย่างไรก็ตาม ผลไม้เป็นเพียงส่วนหนึ่งของอาหารเท่านั้น และสิ่งสำคัญคือต้องเน้นไปที่อาหารที่สมดุลด้วยผัก พืชตระกูลถั่ว และน้ำมันที่ดีต่อสุขภาพหัวใจ ลูกพรุนมีเส้นใยอาหารจำนวนมาก ดังนั้นจึงแนะนำให้แต่ละคนค่อยๆ เพิ่มเข้าไปในกิจวัตรประจำวัน เนื่องจากการใส่มากเกินไปในคราวเดียวอาจทำให้เกิดตะคริว ท้องอืด และ/หรือ อาการท้องผูก .
พิชิตภาวะหัวใจล้มเหลว
VIDEO
อ้างอิง
Lever, E., Scott, S. M., Louis, P., Emery, P. W., & Whelan, K. (2019) ผลของลูกพรุนต่อปริมาณอุจจาระ ระยะเวลาในการขนส่งของลำไส้ และจุลินทรีย์ในทางเดินอาหาร: การทดลองแบบสุ่มที่มีกลุ่มควบคุม โภชนาการทางคลินิก (เอดินบะระ สกอตแลนด์), 38(1), 165–173 doi.org/10.1016/j.clnu.2018.01.003
Hong, M. Y., Kern, M., Nakamichi-Lee, M., Abbaspour, N., Ahouraei Far, A., & Hooshmand, S. (2021) การบริโภคลูกพลัมแห้งช่วยเพิ่มปริมาณคอเลสเตอรอลและสารต้านอนุมูลอิสระโดยรวม และลดการอักเสบในสตรีวัยหมดประจำเดือนที่มีสุขภาพดี วารสารอาหารยา, 24(11), 1161–1168 doi.org/10.1089/jmf.2020.0142
Harjeet Singh Brar, Prabhjot Kaur, Jayasankar Subramanian, Gopu R. Nair & Ashutosh Singh (2020) ผลของการปรับสภาพทางเคมีต่อจลนพลศาสตร์ของการอบแห้งและลักษณะทางเคมีกายภาพของลูกพลัมยุโรปสีเหลือง, วารสารวิทยาศาสตร์ผลไม้นานาชาติ, 20:sup2, S252-S279 ,ดอย: 10.1080/15538362.2020.1717403
by ดร.อเล็กซ์ จิเมเนซ ไคโรแพรคติก , อาการปวดเรื้อรัง , เงื่อนไขที่ได้รับการปฏิบัติ , สุขภาพ , ความเครียดออกซิเดชัน , ความตึงเครียด , การรักษา , วีดีโอ , การสะท้อนกลับของอวัยวะภายใน , สุขภาพ
VIDEO
บทนำ
ดร. อเล็กซ์ ฆิเมเนซ ดี.ซี. นำเสนอว่าความเครียดเรื้อรังส่งผลต่อร่างกายอย่างไร และสัมพันธ์กับการอักเสบอย่างไรในซีรีส์ 2 ตอน 1 หมายเลข ตรวจสอบว่าความเครียดมีความสัมพันธ์กับอาการต่างๆ ที่ส่งผลต่อระดับยีนของร่างกายอย่างไร ส่วนที่ 2 พิจารณาว่าการอักเสบและความเครียดเรื้อรังมีความสัมพันธ์กับปัจจัยต่างๆ ที่อาจนำไปสู่การพัฒนาร่างกายอย่างไร เราส่งต่อผู้ป่วยของเราไปยังผู้ให้บริการทางการแพทย์ที่ได้รับการรับรองซึ่งให้การรักษาที่มีอยู่สำหรับบุคคลจำนวนมากที่ทุกข์ทรมานจากความเครียดเรื้อรังที่เกี่ยวข้องกับระบบหัวใจและหลอดเลือด ต่อมไร้ท่อ และระบบภูมิคุ้มกันที่ส่งผลต่อร่างกายและเกิดการอักเสบ เราสนับสนุนผู้ป่วยแต่ละรายของเราโดยการกล่าวถึงพวกเขากับผู้ให้บริการทางการแพทย์ที่เกี่ยวข้องตามการวิเคราะห์ของพวกเขาอย่างเหมาะสม เราเข้าใจดีว่าการให้ความรู้เป็นวิธีที่น่ายินดีเมื่อถามคำถามจากผู้ให้บริการตามคำขอและความเข้าใจของผู้ป่วย Dr. Jimenez, DC ใช้ข้อมูลนี้เป็นบริการด้านการศึกษาเท่านั้น ข้อจำกัดความรับผิดชอบ
ความเครียดส่งผลต่อเราอย่างไร?
ดร. อเล็กซ์ จิเมเนซ ดี.ซี. นำเสนอ:
ความโกรธเชื่อมโยงกับอาการของภาวะหัวใจเต้นผิดจังหวะ เมื่อคุณคิดถึงมัน อะดรีนาลีนจะหลั่งเข้าสู่ร่างกายและทำให้หลอดเลือดตีบตัน มันเพิ่มอัตราการเต้นของหัวใจ สิ่งเหล่านี้สามารถนำไปสู่ภาวะหัวใจเต้นผิดจังหวะได้ และไม่จำเป็นต้องเป็น AFib อาจเป็น APC และ VPC ขณะนี้มีงานวิจัยที่น่าสนใจเกี่ยวกับเทโลเมอเรสและเทโลเมียร์ เทโลเมียร์เป็นส่วนเล็กๆ บนโครโมโซม และเทโลเมอเรสเป็นเอนไซม์ที่เชื่อมโยงกับการสร้างเทโลเมียร์ และตอนนี้ เราสามารถเข้าใจได้ผ่านภาษาวิทยาศาสตร์ และเรากำลังเริ่มใช้เทคโนโลยีและใช้วิทยาศาสตร์ในแบบที่เราไม่เคยทำได้มาก่อน เพื่อทำความเข้าใจผลกระทบของความเครียดต่อเทโลเมียร์และเอนไซม์เทโลเมอเรส
ปัจจัยที่นำไปสู่ความเครียดเรื้อรัง
ดร. อเล็กซ์ จิเมเนซ ดี.ซี. นำเสนอ:
แล้วการเลือกปฏิบัติทางเชื้อชาติในกล่องเหล่านี้แสดงถึงการเลือกปฏิบัติทางเชื้อชาติสูงซึ่งนำไปสู่ความยาวของเทโลเมียร์ต่ำ ซึ่งพวกเราส่วนใหญ่เคยคิดกัน ดังนั้นความยาวเทโลเมียร์ที่สั้นลงจึงเพิ่มความเสี่ยงต่อการเป็นมะเร็งและการเสียชีวิตโดยรวม อัตราการเกิดมะเร็งอยู่ที่ 22.5 ต่อ 1000 คน-ปี ในกลุ่มเทโลเมียร์ที่สั้นที่สุด ข้อ 14.2 ในกลุ่มกลาง และ 5.1 ในกลุ่มเทโลเมียร์ที่ยาวที่สุด เทโลเมียร์ที่สั้นลงอาจทำให้โครโมโซมไม่เสถียรและส่งผลให้เกิดมะเร็งได้ ตอนนี้เราเข้าใจแล้วผ่านภาษาวิทยาศาสตร์ถึงผลกระทบของความเครียดต่อเอนไซม์เทโลเมอเรสและความยาวของเทโลเมียร์ ตามที่ดร. เอลิซาเบ ธ แบล็กเบิร์น ผู้หญิงวัยก่อนหมดประจำเดือน 58 คนเป็นผู้ดูแลเด็กที่ป่วยเรื้อรัง เมื่อเทียบกับผู้หญิงที่มีลูกที่แข็งแรง ผู้หญิงถูกถามว่าพวกเขารู้สึกอย่างไรกับความเครียดในชีวิตและไม่ว่าจะส่งผลกระทบต่อสุขภาพโดยส่งผลต่อความชราของเซลล์หรือไม่
นั่นเป็นคำถามของการศึกษาเมื่อพวกเขาพิจารณาความยาวของเทโลเมียร์และเอนไซม์เทโลเมอเรส และนี่คือสิ่งที่พวกเขาพบ ตอนนี้คำหลักที่นี่ถูกรับรู้ เราจะไม่ตัดสินความเครียดของกันและกัน ความเครียดเป็นเรื่องส่วนบุคคล และการตอบสนองบางอย่างของเราอาจเป็นพันธุกรรม ตัวอย่างเช่น คนที่มีโฮโมไซกัสคอมพ์ที่มียีนเฉื่อยชาอาจมีความวิตกกังวลมากกว่าคนที่ไม่มีความแตกต่างทางพันธุกรรมนี้ คนที่มี MAOA ใน MAOB อาจมีความวิตกกังวลมากกว่าคนที่ไม่มีความหลากหลายทางพันธุกรรม ดังนั้นจึงมีองค์ประกอบทางพันธุกรรมในการตอบสนองของเรา แต่สิ่งที่เธอพบคือความเครียดทางจิตใจ และจำนวนปีที่ดูแลเด็กที่ป่วยเรื้อรังมีความสัมพันธ์กับความยาวของเทโลเมียร์ที่สั้นลงและกิจกรรมของเทโลเมียร์ที่น้อยลง ซึ่งเป็นข้อบ่งชี้แรกว่าความเครียดอาจส่งผลต่อการบำรุงรักษาเทโลเมียร์และการมีอายุที่ยืนยาว
จะเปลี่ยนการตอบสนองต่อความเครียดของเราได้อย่างไร?
ดร. อเล็กซ์ จิเมเนซ ดี.ซี. นำเสนอ:
และพวกเราหลายคนมีทฤษฎีของเราว่าทำไมสิ่งนี้ถึงเกิดขึ้น และเป็นเพราะถ้าเราซึมเศร้า เราจะไม่พูดว่า “โอ้ ฉันจะกินกะหล่ำดาว และฉันจะกินวิตามินบีเหล่านั้น และฉันจะออกไปออกกำลังกาย แล้วฉันจะไปทำสมาธิ” ดังนั้นปัจจัยเสี่ยงที่เป็นอิสระจากเหตุการณ์หลังการผ่าตัดคลอดคือภาวะซึมเศร้า ความคิดของเราเกี่ยวกับภาวะซึมเศร้าทำให้เราไม่สามารถทำงานได้ตามปกติและทำให้ร่างกายของเราพัฒนาปัญหาที่ส่งผลต่ออวัยวะสำคัญ กล้ามเนื้อ และข้อต่อของเรา ดังนั้น โรคซึมเศร้าจึงมีบทบาทสำคัญ เนื่องจาก 75% ของการเสียชีวิตหลังการผ่าตัดคลอดมีสาเหตุมาจากภาวะซึมเศร้า จริงไหม? มองไปที่ผู้ป่วย ตอนนี้ คุณต้องถามคำถามว่า ภาวะซึมเศร้าเป็นสาเหตุของปัญหา หรือความเจ็บป่วยจากไซโตไคน์ที่นำไปสู่โรคหัวใจทำให้เกิดภาวะซึมเศร้าหรือไม่? เราต้องคำนึงถึงสิ่งเหล่านี้ทั้งหมด
และยังมีอีกการศึกษาหนึ่งที่ศึกษาผู้คนกว่า 4,000 คนที่ไม่มีโรคหลอดเลือดหัวใจในระยะเริ่มต้น สำหรับทุก ๆ ห้าคะแนนที่เพิ่มขึ้นในระดับภาวะซึมเศร้านั้นจะเพิ่มความเสี่ยง 15% และผู้ที่มีคะแนนภาวะซึมเศร้าสูงสุดจะมีอัตราโรคหลอดเลือดหัวใจตีบสูงขึ้น 40% และอัตราการเสียชีวิตสูงขึ้น 60% ทุกคนส่วนใหญ่คิดว่ามันเป็นโรคไซโตไคน์ที่นำไปสู่ MI โรคหลอดเลือดและภาวะซึมเศร้า และแน่นอน เมื่อคุณมีเหตุการณ์ และคุณมาพร้อมกับประเด็นต่างๆ รอบตัว เรารู้ว่าคนที่เป็นโรคซึมเศร้ามีอัตราการเสียชีวิตเพิ่มขึ้นสองเท่า เสียชีวิตเพิ่มขึ้นห้าเท่าหลังจากหัวใจวาย และ ผลลัพธ์ที่ไม่ดีกับการผ่าตัด อย่างนี้นี่เอง ไก่กับไข่ อะไรเกิดก่อนกัน
อาการซึมเศร้าเชื่อมโยงกับความเครียดเรื้อรังอย่างไร?
ดร. อเล็กซ์ จิเมเนซ ดี.ซี. นำเสนอ:
ลำไส้อักเสบและความเครียดเรื้อรัง
ดร. อเล็กซ์ จิเมเนซ ดี.ซี. นำเสนอ:
และในกรณีนี้ พวกเขาดูที่ระดับโอเมก้า 3 และวิตามินดี ดังนั้นอย่างน้อยที่สุด การตรวจโอเมก้า 3 และระดับวิตามินดีจึงได้รับการรับรองในผู้ป่วยทุกรายของเรา และแน่นอน ถ้าคุณสามารถได้รับการวินิจฉัยอย่างครบถ้วนสำหรับการอักเสบที่เกิดจากความเครียด เงื่อนไขอื่นที่คุณต้องดูเมื่อพูดถึงการอักเสบที่เกิดจากความเครียดคือโรคกระดูกพรุนในข้อต่อ หลายคนที่เป็นโรคกระดูกพรุนจะมีการสูญเสียกล้ามเนื้อ ภูมิคุ้มกันทำงานผิดปกติ ไขมันรอบเส้นกึ่งกลาง และน้ำตาลในเลือดสูงมีความสัมพันธ์กับอายุ และอาจมาจากระดับคอร์ติซอลในร่างกายสูงขึ้น
ความเสี่ยงโรคหัวใจที่มีคอร์ติซอลสูงนั้นสูงกว่าผู้ที่รับประทานสเตียรอยด์ในปริมาณสูงถึงสองเท่า สเตียรอยด์ในปริมาณเล็กน้อยไม่มีความเสี่ยงเท่ากัน ดังนั้นจึงไม่ใช่เรื่องใหญ่ แน่นอน เราพยายามให้ผู้ป่วยเลิกใช้สเตียรอยด์ แต่ประเด็นคือคอร์ติซอลเป็นฮอร์โมนความเครียดและเป็นฮอร์โมนความเครียดที่เพิ่มความดันโลหิตและทำให้น้ำหนักอยู่ที่กึ่งกลาง ทำให้เราเป็นเบาหวาน ทำให้เกิดภาวะดื้อต่ออินซูลิน และอีกมากมายนับไม่ถ้วน ดังนั้น คอร์ติซอลจึงมีบทบาทสำคัญ และเมื่อพูดถึงยารักษาโรค เราต้องดูการทดสอบต่างๆ ที่เกี่ยวข้องกับระดับคอร์ติซอลที่เพิ่มขึ้น เช่น ความไวต่ออาหาร วาล์วอุจจาระ 3 วัน วาล์วนิวตร้า และความเครียดของต่อมหมวกไต การทดสอบดัชนีเพื่อดูว่าเกิดอะไรขึ้นกับผู้ป่วย เมื่อมีระบบประสาทซิมพาเทติกเพิ่มขึ้นและคอร์ติซอลสูง เราจะพูดถึงทุกอย่างตั้งแต่โรคหลอดเลือดแข็งไปจนถึงความแปรปรวนของอัตราการเต้นของหัวใจที่ลดลง โรคอ้วนส่วนกลาง โรคเบาหวาน และความดันโลหิตสูง
ความสัมพันธ์ของผู้ปกครองและความเครียดเรื้อรัง
ดร. อเล็กซ์ จิเมเนซ ดี.ซี. นำเสนอ:
สรุป
ดร. อเล็กซ์ จิเมเนซ ดี.ซี. นำเสนอ:
ความเครียดเรื้อรังสามารถนำไปสู่ปัญหาต่างๆ ที่อาจสัมพันธ์กับความเจ็บป่วยและการทำงานผิดปกติของกล้ามเนื้อและข้อต่อ อาจส่งผลต่อระบบทางเดินอาหารและนำไปสู่การอักเสบได้หากไม่ได้รับการดูแลอย่างทันท่วงที ดังนั้นเมื่อพูดถึงผลกระทบของความเครียดที่ส่งผลกระทบต่อชีวิตประจำวันของเรา อาจมีปัจจัยหลายอย่างตั้งแต่ภาวะเรื้อรังไปจนถึงประวัติครอบครัว การรับประทานอาหารที่มีประโยชน์และมีสารต้านอนุมูลอิสระสูง ออกกำลังกาย ฝึกสติ และเข้ารับการบำบัดทุกวัน สามารถลดผลกระทบของความเครียดเรื้อรังและลดอาการที่เกี่ยวข้องที่ซ้อนทับกันและทำให้ร่างกายเจ็บปวดได้ เราสามารถเดินทางต่อเพื่อสุขภาพและความเป็นอยู่ที่ดีโดยปราศจากความเจ็บปวดโดยใช้วิธีต่างๆ เพื่อลดความเครียดเรื้อรังในร่างกายของเรา
ข้อจำกัดความรับผิดชอบ
by ดร.อเล็กซ์ จิเมเนซ ไคโรแพรคติก , เงื่อนไขที่ได้รับการปฏิบัติ , สุขภาพ , ความเครียดออกซิเดชัน , ความตึงเครียด , การรักษา , วีดีโอ , การสะท้อนกลับของอวัยวะภายใน , สุขภาพ
VIDEO
บทนำ
ดร. อเล็กซ์ จิเมเนซ ดี.ซี. นำเสนอว่าความเครียดสามารถส่งผลกระทบต่อบุคคลจำนวนมากและสัมพันธ์กับสภาวะต่างๆ ในร่างกายได้อย่างไรในซีรีส์ 2 ตอน เราส่งต่อผู้ป่วยของเราไปยังผู้ให้บริการทางการแพทย์ที่ได้รับการรับรองซึ่งให้การรักษาที่หลากหลายสำหรับผู้คนจำนวนมากที่เป็นโรคความดันโลหิตสูงที่เกี่ยวข้องกับระบบหัวใจและหลอดเลือด ต่อมไร้ท่อ และระบบภูมิคุ้มกันที่ส่งผลต่อร่างกาย เราสนับสนุนผู้ป่วยแต่ละรายของเราโดยการกล่าวถึงพวกเขากับผู้ให้บริการทางการแพทย์ที่เกี่ยวข้องตามการวิเคราะห์ของพวกเขาอย่างเหมาะสม เราเข้าใจดีว่าการให้ความรู้เป็นวิธีที่น่ายินดีเมื่อถามคำถามจากผู้ให้บริการตามคำขอและความเข้าใจของผู้ป่วย Dr. Jimenez, DC ใช้ข้อมูลนี้เป็นบริการด้านการศึกษาเท่านั้น ข้อจำกัดความรับผิดชอบ
ความเครียดส่งผลต่อร่างกายอย่างไร
ดร. อเล็กซ์ จิเมเนซ ดี.ซี. นำเสนอ:
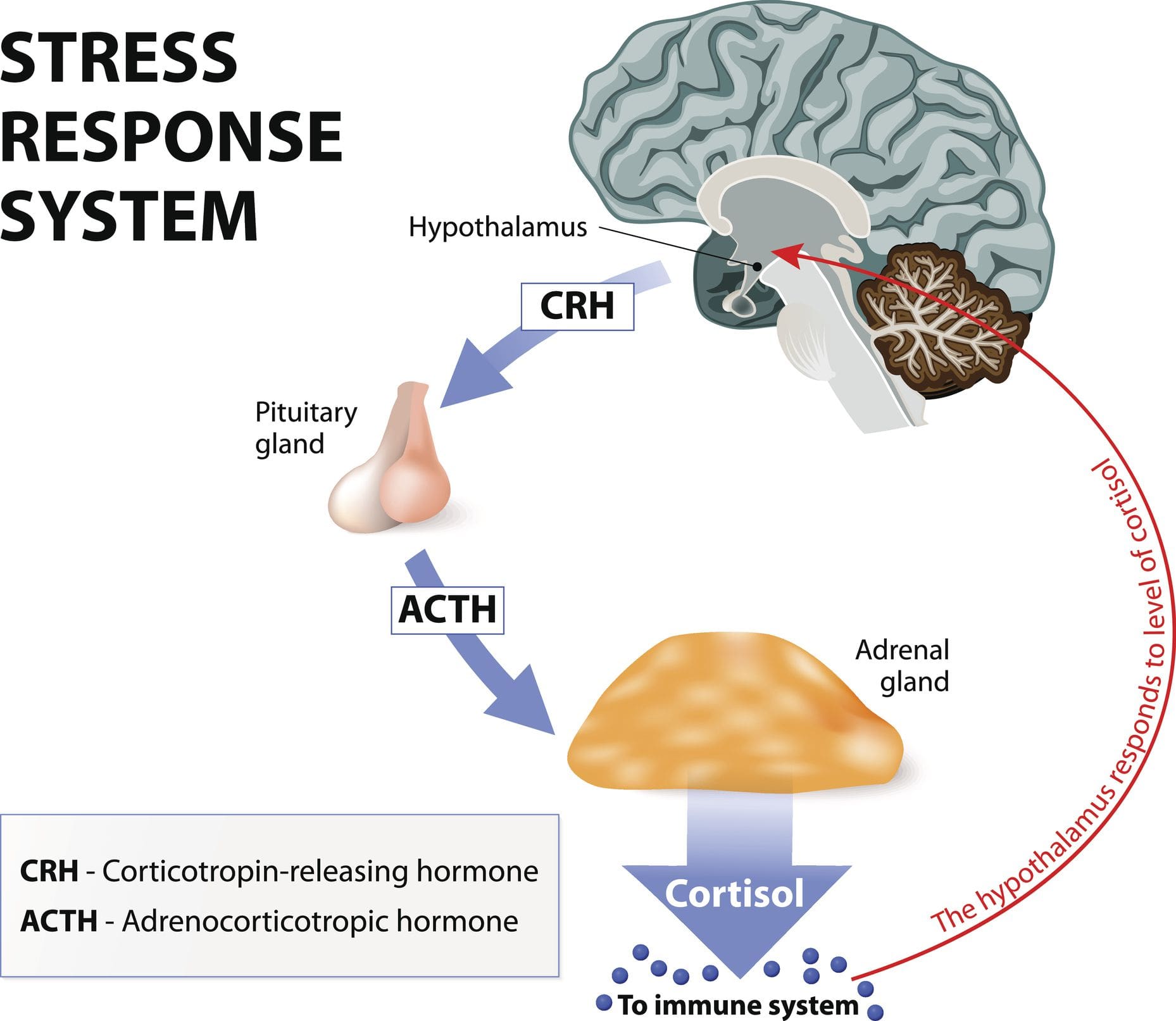
ไม่ว่าเหตุการณ์เริ่มต้นจะเป็นเช่นไร ส่วนที่สำคัญที่สุดคือการรับรู้เหตุการณ์ของเรา มันมีความหมายอะไรกับเรา? มันเป็นการรับรู้ของเราหรือไม่? เมื่อร่างกายผ่านเหตุการณ์ที่เริ่มต้นนี้ จะทำให้เกิดการรับรู้จนนำไปสู่การตอบสนองและส่งผลต่อร่างกายของเราได้ ดังนั้นการรับรู้จึงเป็นทุกอย่างเมื่อเราพูดถึงความเครียดและการตอบสนองต่อความเครียด ปัจจุบัน เรามีปฏิกิริยาเคมีมากกว่า 1400 ปฏิกิริยาที่เกิดขึ้นในร่างกาย ดังนั้นสำหรับจุดประสงค์ของการพูดคุยนี้ เราจะพูดถึงตัวหลักสามตัว: อะดรีนาลีนและนิวโร-อะดรีนาลีน, อัลโดสเตอโรน และแน่นอน คอร์ติซอล
และเหตุใดสิ่งเหล่านี้จึงสำคัญ เพราะสิ่งเหล่านี้มีผลกระทบอย่างมากต่อโรคหัวใจและหลอดเลือด ปัจจุบัน ในทศวรรษที่ 1990 แพทย์จำนวนมากเริ่มเข้าใจถึงผลกระทบของความเครียดต่อร่างกาย และจะเกิดอะไรขึ้นกับผู้คนเมื่อแกน HPA ของพวกเขาส่งสัญญาณว่าพวกเขากำลังถูกคุกคามและเริ่มมีฮอร์โมนความเครียดท่วมร่างกาย เราเห็นการแข็งตัวที่เพิ่มขึ้น เราเห็นการเปลี่ยนแปลงในระบบเรนินและแองจิโอเทนซิน มันเร่งขึ้น เราเห็นน้ำหนักที่เพิ่มขึ้นในคนและภาวะดื้อต่ออินซูลิน สิ่งที่หลายคนไม่ทราบก็คือไขมันจะผิดปกติเมื่อมีความเครียด ผู้ป่วยของเราเกือบทุกคนทราบดีว่าหัวใจเต้นเร็วและหัวใจเต้นผิดจังหวะเกิดขึ้นเมื่ออะดรีนาลีนหลั่งไหลและความดันโลหิตเพิ่มขึ้น ทีนี้ลองคิดเรื่องนี้โดยใช้ภาษาทางการแพทย์
ในช่วงทศวรรษที่ 1990 แพทย์ได้ให้ยาแอสไพรินและพลาวิกซ์ในช่วงเวลานั้นเพื่อให้ยาจับตัวเป็นก้อน เรายังคงให้บริการ ACE และ ARB แก่ผู้ป่วยของเรา ผลกระทบของคอร์ติซอลทำให้น้ำหนักเพิ่มขึ้นและเกิดภาวะดื้อต่ออินซูลิน เราให้สแตติน เราให้เมตฟอร์มิน เรามีตัวบล็อกเบต้าสำหรับสิ่งนั้น อิศวร และตัวบล็อกแคลเซียมสำหรับความดันโลหิตสูงนั้น ดังนั้น ฮอร์โมนทุกตัวที่ถูกกระตุ้นด้วยความเครียด เรามียาที่เราใช้เพื่อปรับสมดุลนั้น และพูดตรงๆ เป็นเวลาหลายปีแล้วที่เราคุยกันว่าเบต้าบล็อกเกอร์ดีต่อหัวใจอย่างไร เมื่อคุณคิดถึงเรื่องนั้น ตัวปิดกั้นเบต้าจะปิดกั้นอะดรีนาลีน ดังนั้นเมื่อแพทย์ดูสิ่งนี้ พวกเขาเริ่มคิดว่า “บางทีเราต้องกินยาและทำสมาธิใช่ไหม? เรากำลังใช้ยาเหล่านี้ทั้งหมด แต่เราอาจต้องมองหาวิธีอื่นในการเปลี่ยนแปลงการตอบสนองต่อความเครียด”
Vasoconstriction คืออะไร?
ดร. อเล็กซ์ จิเมเนซ ดี.ซี. นำเสนอ:
เราเห็นผลกระทบของคอร์ติซอล ไม่เพียงแต่เพิ่มความดันโลหิต ไม่เพียงแต่ทำให้เกิดโรคเบาหวานและภาวะดื้อต่ออินซูลินเท่านั้น แต่ยังทำให้ไขมันในช่องท้องสะสมบริเวณกึ่งกลางอีกด้วย และอย่างที่คุณเห็นในอีกไม่กี่นาทีข้างหน้า มีความเชื่อมโยงระหว่างเหตุการณ์เครียดและภาวะหัวใจเต้นผิดจังหวะ เช่น ภาวะหัวใจเต้นผิดจังหวะและแม้แต่ภาวะหัวใจห้องล่างเต้นผิดปกติ เป็นครั้งแรกในทางการแพทย์ ในทางหทัยวิทยา เรามีกลุ่มอาการที่เรียกว่า takosubo cardiomyopathy ซึ่งเรียกกันติดปากว่ากลุ่มอาการหัวใจสลาย และนี่คือกลุ่มอาการที่กล้ามเนื้อหัวใจแข็งกระด้างจนถึงขั้นทำให้หัวใจห้องล่างซ้ายทำงานผิดปกติหรือทำงานผิดปกติ และมักจะเกิดจากข่าวร้ายและเหตุการณ์ที่ตึงเครียดทางอารมณ์ ดูเหมือนว่ามีคนต้องการการปลูกถ่ายหัวใจ เมื่อเรานึกถึงปัจจัยเสี่ยงของ Framingham แบบเก่า เราจะพูดว่า ปัจจัยใดที่ได้รับผลกระทบจากความเครียด
อาการที่เกิดจากความเครียด
ดร. อเล็กซ์ จิเมเนซ ดี.ซี. นำเสนอ:
เราจะพูดถึงความแปรปรวนของอัตราการเต้นของหัวใจซึ่งได้รับผลกระทบจากความเครียด และแน่นอน ความเครียดส่งผลต่อความสามารถของเราในการต่อต้านการติดเชื้อ และเรารู้ว่าผู้คนอยู่ภายใต้ความเครียดเมื่อพวกเขาได้รับวัคซีน ตัวอย่างเช่น เลเซอร์ Cleco ทำงานแต่ไม่สร้างแอนติบอดีต่อวัคซีนเมื่ออยู่ในภาวะเครียด และแน่นอน อย่างที่คุณเห็นในอีกไม่กี่นาทีข้างหน้า ความเครียดที่รุนแรงอาจทำให้หัวใจวายกะทันหัน, MI และอื่นๆ จึงเป็นตัวร้ายที่ถูกมองข้าม และสำหรับผู้ป่วยจำนวนมากของเรา ความเครียดเป็นตัวขับเคลื่อนรถไฟ ดังนั้น เมื่อเรากำลังพูดถึงการรับประทานกะหล่ำดาวและกะหล่ำดอก และผักใบเขียวจำนวนมาก และคุณคงทราบดีว่ามีคนเครียดมากจนพยายามคิดว่า “ฉันจะผ่านวันนี้ไปได้อย่างไร? ” พวกเขาไม่ได้ยินสิ่งอื่นใดที่เราแนะนำ
ดังนั้น ความเครียดเรื้อรังและความผิดปกติทางอารมณ์ ไม่ว่าจะเป็นภาวะซึมเศร้า วิตกกังวล หรือตื่นตระหนก เป็นตัวเร่งให้ระบบประสาทซิมพาเทติกทำงานดีขึ้น เราทราบดีว่าสิ่งเดียวกันที่เราเห็นเมื่ออายุมากขึ้น ดังที่คุณจะเห็นในไม่กี่นาที เชื่อมโยงกับระดับฮอร์โมนความเครียดที่เพิ่มขึ้น โดยเฉพาะคอร์ติซอล ดังนั้น ไม่ว่าจะเป็นโรคกระดูกพรุน ความหนาแน่นของกระดูกลดลง ความผิดปกติของเยื่อบุผนังหลอดเลือด การกระตุ้นของเกล็ดเลือด ความดันโลหิตสูง โรคอ้วนส่วนกลาง หรือภาวะดื้อต่ออินซูลิน ล้วนมาจากการตอบสนองต่อความเครียด และเราต้องมีแผนสำหรับผู้ป่วยของเราว่าจะจัดการกับเรื่องนี้อย่างไร สถาบันความเครียดแห่งอเมริกากล่าวว่า 75 ถึง 90% ของการเข้ารับการตรวจของผู้ให้บริการด้านสุขภาพทั้งหมดเป็นผลมาจากความผิดปกติที่เกี่ยวข้องกับความเครียด และนั่นเป็นวิธีที่สูงเกินไป แต่จากการดูผู้ป่วยและสถานที่ที่พวกเขาเข้ามา พวกเขาเล่าเรื่องของพวกเขาให้แพทย์ฟัง ผลลัพธ์เหมือนกัน ไม่สำคัญว่าจะปวดหัว กล้ามเนื้อตึง แน่นหน้าอก หัวใจเต้นผิดจังหวะ หรือลำไส้แปรปรวน มันมักจะทำให้เกิดความเครียดอยู่เสมอ
ความเครียดเฉียบพลันและเรื้อรัง
ดร. อเล็กซ์ จิเมเนซ ดี.ซี. นำเสนอ:
และการจัดอันดับดังกล่าวจะนำไปสู่ปัญหาทางการแพทย์ที่สำคัญ เช่น มะเร็ง หัวใจวาย และการเสียชีวิตอย่างกะทันหันได้อย่างไรในอนาคต ดังนั้น พวกเขาจึงดูเหตุการณ์ที่เปลี่ยนแปลงชีวิต 43 เหตุการณ์ จัดอันดับเหตุการณ์เดิม และจัดอันดับเหตุการณ์ใหม่ในปี 1990 และบางคนก็เหมือนเดิม พวกเขาให้คะแนนการปรับเปลี่ยนเหตุการณ์ จากนั้นจึงดูตัวเลขที่จะเชื่อมโยงกับความเจ็บป่วยที่สำคัญ ตัวอย่างเช่น เหตุการณ์ที่เปลี่ยนแปลงชีวิต อันดับหนึ่ง 100 หน่วยเปลี่ยนชีวิต คือ คู่สมรสเสียชีวิต ทุกคนสามารถเกี่ยวข้องกับสิ่งนั้นได้ การหย่าร้างเป็นหมายเลขสอง การแยกทางหมายเลขสาม และการสิ้นสุดของสมาชิกในครอบครัวที่ใกล้ชิด แต่ยังสังเกตเห็นว่าบางสิ่งได้รับการจัดอันดับซึ่งคุณอาจเทียบไม่ได้ว่าเป็นเหตุการณ์สำคัญที่เปลี่ยนแปลงชีวิตซึ่งอาจส่งผลต่อการตอบสนองต่อความเครียด เช่น การแต่งงานหรือการเกษียณอายุ
สรุป
ดร. อเล็กซ์ จิเมเนซ ดี.ซี. นำเสนอ:
ข้อจำกัดความรับผิดชอบ
by ดร.อเล็กซ์ จิเมเนซ ไคโรแพรคติก , อาการปวดเรื้อรัง , เงื่อนไขที่ได้รับการปฏิบัติ , สุขภาพ , ความเครียดออกซิเดชัน , การรักษา , วีดีโอ , การสะท้อนกลับของอวัยวะภายใน , สุขภาพ
VIDEO
บทนำ
ดร. อเล็กซ์ จิเมเนซ ดี.ซี. นำเสนอผลกระทบของความดันโลหิตสูงต่อร่างกายมนุษย์และสาเหตุบางประการที่สามารถเพิ่มความดันโลหิตสูงในบุคคลต่างๆ ได้อย่างไรในซีรีส์ 2 ตอน เราส่งต่อผู้ป่วยของเราไปยังผู้ให้บริการทางการแพทย์ที่ได้รับการรับรองซึ่งให้การรักษาที่หลากหลายสำหรับบุคคลจำนวนมากที่เป็นโรคความดันโลหิตสูงที่เกี่ยวข้องกับระบบหัวใจและหลอดเลือดและระบบภูมิคุ้มกันที่ส่งผลต่อร่างกาย เราสนับสนุนผู้ป่วยแต่ละรายของเราโดยการกล่าวถึงพวกเขากับผู้ให้บริการทางการแพทย์ที่เกี่ยวข้องตามการวิเคราะห์ของพวกเขาอย่างเหมาะสม เราเข้าใจดีว่าการให้ความรู้เป็นวิธีที่น่ายินดีเมื่อถามคำถามจากผู้ให้บริการตามคำขอและความเข้าใจของผู้ป่วย Dr. Jimenez, DC ใช้ข้อมูลนี้เป็นบริการด้านการศึกษาเท่านั้น ข้อจำกัดความรับผิดชอบ
วิธีค้นหาความดันโลหิตสูง
ดร. อเล็กซ์ จิเมเนซ ดี.ซี. นำเสนอ: กลับไปที่แผนผังการตัดสินใจเพื่อที่คุณจะได้เริ่มคิดเกี่ยวกับวิธีที่คุณจะใช้แบบจำลอง go-to-it ในเวชศาสตร์เฉพาะทางกับความดันโลหิตสูง และวิธีที่คุณจะเริ่มประเมินผู้ที่มีความดันโลหิตสูงได้ดีขึ้น แทนที่จะบอกพวกเขาว่าความดันโลหิตของพวกเขาสูงขึ้น . ร่างกายได้รับอิทธิพลจากการอักเสบ ความเครียดออกซิเดชัน หรือการตอบสนองของภูมิคุ้มกันหรือไม่? มันส่งผลกระทบต่อการทำงานของ endothelial หรือกล้ามเนื้อเรียบของหลอดเลือดจากปฏิกิริยาทั้งสามประเภท การอักเสบ ความเครียดออกซิเดชัน หรือการตอบสนองของภูมิคุ้มกันหรือไม่? เราเลือกตัวบล็อกช่องแคลเซียมขับปัสสาวะหรือตัวยับยั้ง ACE หรือไม่? และเพื่อที่จะทำเช่นนั้น มันสำคัญมากในส่วนการรวบรวมของเรา จากประวัติทางการแพทย์และเส้นเวลาของความดันโลหิตสูง คุณจะได้รับเบาะแสเกี่ยวกับความเสียหายของอวัยวะในแบบสอบถาม คุณกำลังดูสัดส่วนร่างกายของพวกมัน
ซึ่งรวมถึงคำถามต่อไปนี้:
เครื่องหมายการอักเสบคืออะไร? ตัวชี้วัดทางชีวภาพและตัวบ่งชี้ทางคลินิกคืออะไร?
สิ่งเหล่านี้ถูกสรุปไว้ในแผนผังการตัดสินใจทางคลินิก และเพียงแค่ทำอย่างนั้น คุณจะขยายและปรับเลนส์ของคุณตามสิ่งที่คุณอาจเห็นในผู้ป่วยโรคความดันโลหิตสูง เรามาเพิ่มไทม์ไลน์กันเมื่อโรคความดันโลหิตสูงเริ่มขึ้นเมื่อไหร่? กรอบเวลาของโรคความดันโลหิตสูงเริ่มขึ้นจริงในช่วงก่อนคลอด สิ่งสำคัญคือต้องถามผู้ป่วยของคุณว่าอายุยังน้อยหรือมีการศึกษาสูง แม่ของพวกเขาเครียดไหม? พวกเขาเกิดเร็วหรือเกิดก่อนกำหนด? มีความเครียดทางโภชนาการในการตั้งครรภ์หรือไม่? ถ้าพวกเขารู้ คุณก็จะมีคนสองคนที่มีขนาดไตเท่ากันได้ แต่คนที่ไม่ได้รับโปรตีนเพียงพอในระหว่างตั้งครรภ์อาจมีโกลเมอรูลีน้อยลงถึง 40% การรู้ว่าสิ่งนี้จะเปลี่ยนวิธีการปรับยาของคุณในอีกหลายทศวรรษต่อมาหากคุณรู้ว่าอาจมี glomeruli น้อยกว่า 40%
เส้นเวลาสำหรับความดันโลหิต
ดร. อเล็กซ์ จิเมเนซ ดี.ซี. นำเสนอ: ดังนั้นสิ่งสำคัญคือต้องใช้ระยะเวลาของความดันโลหิต จากนั้น สิ่งสำคัญคือต้องตระหนักว่าเกิดอะไรขึ้นเมื่อเราเริ่มจัดระเบียบและรวบรวมข้อมูลผ่านไบโอมาร์คเกอร์ ตัวบ่งชี้ทางชีวภาพขั้นพื้นฐานจะให้เบาะแสแก่คุณว่าพวกเขามีปัญหาเกี่ยวกับไขมันอินซูลินหรือไม่ ไม่ว่าจะมีปัญหาเกี่ยวกับปฏิกิริยาของหลอดเลือด ความสมดุลของระบบประสาทอัตโนมัติ ความไม่สมดุล การแข็งตัว หรือผลกระทบจากพิษจากภูมิคุ้มกัน นี่จึงเป็นสิ่งที่สมเหตุสมผลที่จะพิมพ์ออกมา เพราะในผู้ป่วยโรคความดันโลหิตสูงของคุณ นี่เป็นเพียงการตรวจไบโอมาร์คเกอร์เท่านั้น คุณสามารถเริ่มทราบเบาะแสว่าส่วนใดของความผิดปกติที่ส่งผลต่อการอักเสบ ความเครียดจากปฏิกิริยาออกซิเดชัน และการตอบสนองของภูมิคุ้มกัน และวิธีที่ไบโอมาร์คเกอร์เหล่านี้สะท้อนให้เห็นว่า ข้อมูลสำหรับคุณ สิ่งนี้สมเหตุสมผลมากที่จะมีไว้ต่อหน้าคุณเพื่อช่วยเปลี่ยนความคิดของคุณเกี่ยวกับโรคความดันโลหิตสูงและยังช่วยให้คุณปรับแต่งลักษณะบางอย่างของบุคคลที่อยู่อีกด้านของหูฟังของคุณในแบบเฉพาะเจาะจงและแม่นยำยิ่งขึ้น
แต่ขอเริ่มต้นที่จุดเริ่มต้น ผู้ป่วยของคุณมีความดันโลหิตสูงหรือไม่? เราทราบดีว่าขึ้นอยู่กับผลกระทบต่ออวัยวะส่วนปลายของโรคร่วม คุณอาจทำให้บางคนมีความดันโลหิตสูงขึ้นเล็กน้อยหากคุณมีปัญหามากมายในสมองและไตหรือหัวใจ แต่ก็มีคำแนะนำบางประการ หลักเกณฑ์ของ American Heart Association ในปี 2017 สำหรับประเภทความดันโลหิตแสดงไว้ที่นี่ พวกเขาแว็กซ์และจางหายไปในช่วงสองสามทศวรรษที่ผ่านมา แต่สิ่งนี้ชัดเจนมาก การมีความดันโลหิตสูง อะไรก็ตามที่สูงกว่า 120 ได้เปลี่ยนจำนวนคนที่เราเริ่มเห็นหรือพิจารณาถึงสาเหตุของความดันโลหิตของพวกเขาจริงๆ ดังนั้นเราจะกลับมาที่เรื่องนี้ โดยเฉพาะอย่างยิ่งในกรณีที่จะช่วยให้เราทราบว่าเราจัดประเภทผู้ที่มีปัญหาความดันโลหิตอย่างไร
เกณฑ์การวัดความดันโลหิต
ดร. อเล็กซ์ จิเมเนซ ดี.ซี. นำเสนอ: ขั้นตอนแรกคืออะไร? คุณมีความดันโลหิตเป็นอย่างไรในผู้ป่วยของคุณ? พวกเขาตรวจสอบที่บ้านหรือไม่? พวกเขานำตัวเลขเหล่านั้นมาให้คุณหรือไม่? คุณติดตามความดันโลหิตในคลินิกของคุณอย่างไร? คุณจะได้รับการอ่านที่แม่นยำในคลินิกของคุณได้อย่างไร? ต่อไปนี้เป็นเกณฑ์ในการวัดความดันโลหิตอย่างแม่นยำและคำถามที่ต้องพิจารณาว่าคุณกำลังทำสิ่งเหล่านี้ทั้งหมดหรือไม่
คุณถามผู้ป่วยของคุณว่าพวกเขาได้รับคาเฟอีนในชั่วโมงที่แล้วหรือไม่? ไม่ว่าพวกเขาจะสูบบุหรี่ในชั่วโมงก่อนหน้าหรือไม่? พวกเขาสัมผัสกับควันในชั่วโมงที่แล้วหรือไม่? สถานที่ที่คุณรับความดันโลหิตอุ่นและเงียบสงบหรือไม่? พวกเขานั่งโดยพิงหลังบนเก้าอี้โดยเท้าอยู่บนพื้นหรือไม่? คุณใช้โต๊ะข้างแบบหมุนได้เพื่อวางแขนในระดับหัวใจหรือไม่? พวกเขานั่งอยู่ที่โต๊ะตรวจโดยเอาเท้าห้อยอยู่หรือไม่ และผู้ช่วยพยาบาลยกแขนขึ้นและพับเก็บที่ซอกใบเพื่อจับแขนไว้ตรงนั้น เท้าของพวกเขาอยู่บนพื้นหรือไม่? พวกเขานั่งอยู่ที่นั่นเป็นเวลาห้านาทีหรือไม่? พวกเขาออกกำลังกายในช่วง 30 นาทีก่อนหน้านี้หรือไม่?
คุณอาจมีความดันโลหิตซิสโตลิกหากทุกอย่างอยู่ในเกณฑ์ นี่คือความท้าทาย มีปรอทสูงขึ้น 10 ถึง 15 มิลลิเมตรเมื่อนั่งและรับความดันโลหิต แล้วขนาดข้อมือล่ะ? เรารู้ว่าเมื่อศตวรรษที่แล้ว ผู้ใหญ่ส่วนใหญ่มีเส้นรอบวงต้นแขนน้อยกว่า 33 เซนติเมตร ผู้คนกว่า 61% มีเส้นรอบวงต้นแขนมากกว่า 33 เซนติเมตร ดังนั้นขนาดของผ้าพันแขนจึงแตกต่างกันไปในผู้ป่วยผู้ใหญ่ประมาณ 60% ทั้งนี้ขึ้นอยู่กับประชากรของคุณ ดังนั้นคุณต้องใช้ผ้าพันแขนขนาดใหญ่ ลองดูวิธีการเก็บความดันโลหิตในที่ทำงานของคุณ สมมติว่าผู้ป่วยของคุณมีความดันโลหิตสูงขึ้น ก็ต้องถามว่ามันปกติมั้ย? ยอดเยี่ยม.
ความดันโลหิตสูงประเภทต่างๆ
ดร. อเล็กซ์ จิเมเนซ ดี.ซี. นำเสนอ: สูงขึ้นเนื่องจากความดันโลหิตสูงหรือไม่? พวกเขามีความดันโลหิตปกติ สูงขึ้นนอกคลินิก หรือความดันโลหิตสูงสวมหน้ากากหรือไม่? หรือพวกเขาเพิ่งมีความดันโลหิตสูงอย่างต่อเนื่องซึ่งเป็นความท้าทาย? เราจะพูดถึงเรื่องนั้น ดังนั้นเมื่อคุณตีความ สิ่งสำคัญคือต้องพิจารณาการวัดความดันโลหิตแบบผู้ป่วยนอกด้วย ดังนั้นหากคุณมีคนที่เป็นโรคความดันโลหิตสูงและไม่ทราบว่าความดันโลหิตลดลงหรือไม่ และคุณกำลังพยายามค้นหาว่าพวกเขาเป็นโรคความดันโลหิตสูงอย่างต่อเนื่องหรือไม่ คุณสามารถใช้การตรวจวัดความดันโลหิตตลอด 24 ชั่วโมงได้ ค่าเฉลี่ยความดันโลหิตในเวลากลางวันที่สูงกว่า 130 มากกว่า 80 คือความดันโลหิตสูง ค่าเฉลี่ยความดันโลหิตในเวลากลางคืนที่สูงกว่า 110 มากกว่า 65 คือความดันโลหิตสูง เหตุใดจึงสำคัญ ความดันโลหิตเฉลี่ยลดลงประมาณ 15% ในเวลากลางคืนเนื่องจากปัญหาความดันโลหิตลดลง ความล้มเหลวในการลดความดันโลหิตในขณะที่คุณนอนหลับตอนกลางคืนอาจทำให้เกิดปัญหาที่อาจส่งผลต่อบุคคลตลอดทั้งวัน
หากผู้ป่วยของคุณนอนหลับในเวลากลางคืน ควรลดลงประมาณ 15% เมื่อพวกเขานอนหลับ หากมีความดันโลหิตไม่ลดต่ำลง แสดงว่ามีโรคร่วม โรคความดันโลหิตที่ไม่ลดลงมีอะไรบ้าง? เงื่อนไขบางประการที่เกี่ยวข้องกับความดันโลหิตที่ไม่ลดลง ได้แก่ :
โรคหัวใจ โรคหัวใจและหลอดเลือด โรคหลอดเลือดสมอง หัวใจล้มเหลว ภาวะไตวายเรื้อรัง ความผิดปกติของสมองเงียบ
โรคร่วมที่เกี่ยวข้องกับความดันโลหิตที่ไม่ใช่
ดร. อเล็กซ์ จิเมเนซ ดี.ซี. นำเสนอ: เหล่านี้เป็นโรคร่วมที่เกี่ยวข้องกับความดันโลหิตที่ไม่ใช่ พวกเราทุกคนเห็นพ้องกันว่าความดันโลหิตสูงไม่จำเป็นต้องดีในทุกสภาวะ ดังนั้น เมื่อคุณดูที่กลุ่มคนหรือโรคร่วมอื่นๆ ความดันโลหิตที่ไม่ลดต่ำลงมักเกี่ยวข้องกับผู้ที่มีความไวต่อโซเดียม ผู้ที่มีภาวะไตไม่เพียงพอ ผู้เป็นเบาหวาน ผู้ที่มีภาวะหัวใจห้องล่างโตมากเกินไป หรือระบบประสาทอัตโนมัติทำงานผิดปกติ และสุดท้าย ภาวะหยุดหายใจขณะหลับ ดังนั้น ความดันโลหิตที่ไม่ลดลงจะเพิ่มความสัมพันธ์ของคุณกับความเสียหายของหัวใจที่ไม่แสดงอาการ โอเค การจุ่มแบบย้อนกลับหมายความว่าคุณจะมีความดันโลหิตสูงมากขึ้นในตอนกลางคืน และการขึ้นที่สัมพันธ์กันมากกว่าในระหว่างวันนั้นเกี่ยวข้องกับโรคหลอดเลือดสมองตีบตันมากกว่า และถ้าคุณมีคนที่มีภาวะความดันโลหิตสูงในตอนกลางคืน คุณต้องเริ่มคิดถึงสิ่งต่างๆ เช่น หลอดเลือดแดงคาโรติดและความหนาของหลอดเลือดแดงในหลอดเลือดแดงที่เพิ่มขึ้น คุณเริ่มคิดถึงการเจริญของหัวใจห้องล่างซ้ายและอาจเห็นได้ใน EKG นี่คือสิ่งที่เรารู้เกี่ยวกับความดันโลหิตสูงในตอนกลางคืน ความดันโลหิตสูงในตอนกลางคืนคือความดันโลหิตในตอนกลางคืนที่มากกว่า 120 มากกว่า 70 มีความสัมพันธ์กับการพยากรณ์โรคหลอดเลือดหัวใจและการเสียชีวิตที่มากขึ้น
หากคุณมีความดันโลหิตสูงในตอนกลางคืน จะเพิ่มความเสี่ยงต่อการเสียชีวิตจากโรคหัวใจและหลอดเลือด 29 ถึง 38% เราต้องรู้ว่าเกิดอะไรขึ้นในตอนกลางคืนที่เรานอนหลับใช่ไหม? การปรับแต่งอื่นคืออะไร? การปรับแต่งอีกอย่างคือการตระหนักว่าความดันโลหิตขณะพักนั้นควบคุมโดยระบบเรนิน-แองจิโอเทนซินของคุณ ความดันโลหิตขณะตื่นถูกควบคุมโดยระบบประสาทซิมพาเทติกของคุณ เรามาพูดถึงวิธีที่ระบบสร้างหลอดเลือด angiotensin ในไตขับเคลื่อนความดันโลหิตสูงในตอนกลางคืน และคุณคิดว่าพวกเขากำลังใช้ยาอะไร คุณอาจเปลี่ยนขนาดยาเป็นตอนกลางคืน จากการศึกษาพบว่าหากคุณเป็นโรคความดันโลหิตสูงในตอนกลางคืนและไม่ได้เป็นโรค Dipper ทางที่ดีควรรับประทานยา ACE inhibitors, ARBs, calcium channel blockers และ beta blockers บางชนิดในตอนกลางคืนก่อนนอน แต่ก็สมเหตุสมผลแล้วที่คุณจะไม่ย้ายยาขับปัสสาวะไปตอนกลางคืน มิฉะนั้นคุณจะนอนหลับไม่สนิท
ระบุความดันโลหิตในเวลากลางวันและกลางคืน
ดร. อเล็กซ์ จิเมเนซ ดี.ซี. นำเสนอ: ดังนั้นหากเราไม่กล่าวถึงความดันโลหิตในเวลากลางวันและกลางคืน เราจะต้องพิจารณาถึงผลกระทบของปริมาณความดันโลหิต ความดันโลหิตเฉลี่ยในเวลากลางวันและความดันโลหิตขณะนอนหลับปานกลางของคุณคือเท่าใด เราทราบดีว่าปริมาณความดันโลหิตในผู้ใหญ่วัยหนุ่มสาวมีความดันโลหิตสูงเพียง 9% ของเวลาทั้งหมด ดังนั้น ความหมายคือค่าซิสโตลิกโหลดประมาณ 9% เมื่อเทียบกับผู้สูงอายุ ประมาณ 80% ของค่าความดันโลหิตคือซิสโตลิก ดังนั้นเมื่อคุณมีภาระซิสโตลิกสูง คุณก็จะมีอาการแทรกซ้อนและอวัยวะส่วนปลายเสียหายมากขึ้น ดังนั้นสิ่งที่เรากำลังพูดถึงคือการช่วยระบุผู้ป่วยของคุณที่เป็นโรคความดันโลหิตสูง ไทม์ไลน์ของพวกเขาคืออะไร? ฟีโนไทป์ของพวกเขาคืออะไร? พวกเขาเป็นโรคความดันโลหิตสูงเฉพาะในตอนกลางวัน หรือพวกเขาเป็นโรคความดันโลหิตสูงในตอนกลางคืนด้วย? เราต้องดูว่าอะไรช่วยสร้างสมดุลให้กับสิ่งนั้น
นี่คือประเด็นอื่น ๆ มีเพียง 3.5% ของผู้ที่มีความดันโลหิตสูงเท่านั้นที่มีสาเหตุทางพันธุกรรม มีคนเพียง 3.5% เท่านั้นที่ยีนของพวกเขาทำให้เกิดความดันโลหิตสูง พลังอยู่ที่ด้านล่างของเมทริกซ์และจดจำรูปแบบเหล่านี้ได้ ใช่ไหม? ดังนั้นคุณจึงดูที่การออกกำลังกาย การนอนหลับ การรับประทานอาหาร ความเครียด และความสัมพันธ์ ดังนั้นเราจึงรู้ว่าเครื่องชั่งอัตโนมัติทั้งสี่นี้ช่วยกำหนดความดันโลหิต เราจะตรวจสอบระบบการสร้างหลอดเลือดของไต ปริมาตรของพลาสมาที่จับกับของเหลวมากเกินไป ปริมาณเกลือทุติยภูมิ และความผิดปกติของเยื่อบุผนังหลอดเลือด ความผิดปกติเหล่านี้อาจนำไปสู่ความดันโลหิตสูง เรากำลังพูดถึงอีกสิ่งหนึ่งที่สามารถนำไปสู่ความดันโลหิตสูงได้ นั่นคือความเชื่อมโยงระหว่างภาวะดื้อต่ออินซูลินและความดันโลหิตสูง
แผนผังนี้ช่วยให้คุณเข้าใจปฏิกิริยาทางสรีรวิทยาระหว่างภาวะดื้อต่ออินซูลินและความดันโลหิตสูง ส่งผลต่อการเพิ่มโทนเสียงที่เห็นอกเห็นใจและเพิ่มความสมดุลของระบบไตและแองจิโอเทนซิน ลองใช้เวลาสองสามนาทีในทางเดินของระบบ renin-angiotensin angiotensinogen ลงไปที่ angiotensin two เราใช้ประโยชน์จากเอ็นไซม์เหล่านี้โดยให้สารยับยั้งเอนไซม์ที่สร้าง angiotensin-converting ในผู้ป่วยโรคความดันโลหิตสูง การเพิ่มขึ้นของ angiotensin two ทำให้หัวใจและหลอดเลือดโตมากเกินไป นำไปสู่การตีบตันของ sympathetic phase ปริมาณเลือดที่เพิ่มขึ้น ของเหลวโซเดียม การเก็บกัก และการปล่อย aldosterone คุณสามารถสอบถามเกี่ยวกับไบโอมาร์คเกอร์ของผู้ป่วยได้หรือไม่? คุณสามารถถามได้ว่าพวกเขามีระดับเรนินสูงหรือไม่?
มองหาสัญญาณ
ดร. อเล็กซ์ จิเมเนซ ดี.ซี. นำเสนอ: คุณสามารถ คุณสามารถตรวจสอบการทำงานของเรนินในพลาสมาและระดับอัลโดสเตอโรนได้ สิ่งสำคัญคือต้องทำเช่นนี้หากผู้ป่วยของคุณเป็นโรคความดันโลหิตสูงและไม่เคยรับประทานยา เพราะไนตรัสออกไซด์มีความสำคัญมาก นี่คือจุดที่ไนตริกออกไซด์ซินเทสของ endothelial ของคุณมีอยู่ นี่คือจุดที่คุณมีความเครียดที่แท้จริงและการไหลเวียนโลหิต นี่คือจุดที่การได้รับอาร์จินีนจากอาหารหรือสภาพแวดล้อมที่ส่งผลต่อไนตริกออกไซด์มีบทบาทต่อสุขภาพของชั้นเอนโดทีเลียนี้ หากคุณรวมทั้งหมดเข้าด้วยกันอย่างน่าอัศจรรย์หรืออย่างน้อยก็ในสายตาของคุณ มันจะครอบคลุมหกคอร์ทเทนนิสสำหรับผู้ใหญ่โดยเฉลี่ย มันเป็นพื้นที่ผิวขนาดใหญ่ และสิ่งที่ทำให้บุผนังหลอดเลือดทำงานผิดปกตินั้นไม่ใช่ข่าวใหม่สำหรับคนทั่วไปในวงการแพทย์แผนปัจจุบัน ความเครียดจากปฏิกิริยาออกซิเดชันและการอักเสบที่เพิ่มขึ้นเป็นสองสิ่งที่เรากล่าวถึงซึ่งมีผลกระทบ
จากนั้น ดูส่วนประกอบอื่นๆ เหล่านี้ ADMA ของคุณสูงขึ้นและมีความสัมพันธ์กับภาวะดื้อต่ออินซูลิน ทุกอย่างเริ่มรวมตัวกันในเมทริกซ์ที่มีปฏิสัมพันธ์ ดังนั้นคุณจึงดูที่โรคร่วมอย่างหนึ่งในกลุ่มอาการคาร์ดิโอเมตาบอลิซึม และมันส่งผลต่อโรคร่วมอื่นๆ ทันใดนั้นคุณจะเห็นความสัมพันธ์ระหว่างพวกเขาหรือภาวะไขมันในเลือดสูงซึ่งเป็นตัวบ่งชี้เมแทบอลิซึมที่มีคาร์บอน 12 คาร์บอน หมายความว่าคุณกำลังดูความเพียงพอของโฟเลต บี 6 บี XNUMX ไรโบฟลาวิน และกิจกรรมของเมแทบอลิซึมที่มีคาร์บอน XNUMX คาร์บอนของคุณ มาดูเครื่องหมายบ่งชี้ความเสี่ยงที่เกิดขึ้นใหม่เหล่านี้เพื่อปรับปรุงและติดตามผู้ป่วยโรคความดันโลหิตสูง ลองวิเคราะห์ ADMA อีกครั้ง ADMA ย่อมาจาก dimethyl arginine แบบอสมมาตร ไดเมทิลอาร์จินีนที่ไม่สมมาตรเป็นตัวบ่งชี้ทางชีวภาพของความผิดปกติของบุผนังหลอดเลือด โมเลกุลนั้นยับยั้งการสังเคราะห์ไนตริกออกไซด์ในขณะที่ทำให้การทำงานของบุผนังหลอดเลือดบกพร่อง และในโรคร่วมทั้งหมดที่เกี่ยวข้องกับโรคคาร์ดิโอเมตาบอลิก ADMA สามารถยกระดับได้
สรุป
จากการตรวจสอบอย่างรวดเร็ว L-arginine จะถูกแปลงเป็นไนตริกออกไซด์ผ่านไนตริกออกไซด์ซินเทส และความเพียงพอของไนตริกออกไซด์จะนำไปสู่การขยายหลอดเลือด ADMA บล็อกการแปลงนี้ และถ้าระดับ ADMA ของคุณสูงขึ้นและระดับไนตริกออกไซด์ของคุณต่ำ แสดงว่าคุณมีการลดลงของการรวมตัวของเกล็ดเลือดในไนตริกออกไซด์ที่เพิ่มขึ้นในการเกิดออกซิเดชันของ LDL มีหลายอย่างที่ลดไนตริกออกไซด์หรือเกี่ยวข้องกับระดับไนตริกออกไซด์ที่ลดลง ภาวะหยุดหายใจขณะหลับ อาร์จินีนในอาหารต่ำ โปรตีน สังกะสีไม่เพียงพอ และการสูบบุหรี่
ข้อจำกัดความรับผิดชอบ
by ดร.อเล็กซ์ จิเมเนซ ไคโรแพรคติก , แพทย์ทำงาน , ความเครียดออกซิเดชัน , ความตึงเครียด
บทนำ
ทุกคนเกี่ยวข้องกับ ความเครียด ในบางช่วงของชีวิต ไม่ว่าจะเป็นการสัมภาษณ์งาน เส้นตายที่ใหญ่โต โปรเจ็กต์ หรือแม้แต่การทดสอบ ความเครียดก็คอยช่วยให้ร่างกายทำงานในแต่ละสถานการณ์ที่ร่างกายต้องเผชิญ ความเครียดช่วยควบคุมร่างกายได้ ระบบภูมิคุ้มกัน และช่วย เผาผลาญสภาวะสมดุล ในขณะที่ร่างกายเพิ่มพลังงานตลอดทั้งวัน เมื่อต้องรับมือกับ ความเครียดเรื้อรัง อาจทำให้เกิดความผิดปกติของการเผาผลาญในร่างกาย เช่น ความผิดปกติของลำไส้ การอักเสบ และการเพิ่มขึ้นของระดับน้ำตาลในเลือด ความเครียดเรื้อรังยังส่งผลต่ออารมณ์และสุขภาพของบุคคล นิสัยการกิน และคุณภาพการนอนหลับอีกด้วย บทความวันนี้จะพิจารณาว่าความเครียดเป็นสิ่งที่ดีหรือไม่ดี ส่งผลต่อร่างกายอย่างไร และผลกระทบของความเครียดเรื้อรังที่มีต่อร่างกาย ส่งต่อผู้ป่วยไปยังผู้ให้บริการที่ผ่านการรับรองและมีทักษะซึ่งเชี่ยวชาญด้านการรักษาลำไส้สำหรับผู้ที่เป็นโรคระบบประสาทอัตโนมัติ เราแนะนำผู้ป่วยของเราโดยอ้างอิงถึงผู้ให้บริการทางการแพทย์ที่เกี่ยวข้องของเราโดยพิจารณาจากการตรวจของผู้ป่วยตามความเหมาะสม เราพบว่าการศึกษาเป็นสิ่งสำคัญสำหรับการถามคำถามเชิงลึกกับผู้ให้บริการของเรา Dr. Alex Jimenez DC ให้ข้อมูลนี้เป็นบริการด้านการศึกษาเท่านั้น ข้อจำกัดความรับผิดชอบ
ประกันของฉันสามารถครอบคลุมได้หรือไม่? ใช่มันอาจจะ หากคุณไม่แน่ใจ นี่คือลิงค์ไปยังผู้ให้บริการประกันภัยทั้งหมดที่เราครอบคลุม หากคุณมีคำถามหรือข้อกังวลใดๆ โปรดติดต่อ Dr. Jimenez ที่ 915-850-0900
การมีความเครียดดีหรือไม่ดี?
คุณรู้สึกกังวลตลอดเวลาหรือไม่? อาการปวดหัวที่สร้างความรำคาญอย่างต่อเนื่องเป็นอย่างไร? รู้สึกหนักใจและสูญเสียโฟกัสหรือแรงจูงใจ? สัญญาณทั้งหมดเหล่านี้เป็นสถานการณ์ที่ตึงเครียดที่บุคคลกำลังเผชิญ การศึกษาวิจัยได้กำหนดไว้ ความเครียดหรือคอร์ติซอลเป็นฮอร์โมนของร่างกายที่ส่งผลต่อการทำงานที่แตกต่างกันในแต่ละระบบ คอร์ติซอลเป็นกลูโคคอร์ติคอยด์หลักที่มาจากเยื่อหุ้มสมองต่อมหมวกไต ในเวลาเดียวกัน แกน HPA (hypothalamus-pituitary-adrenal) ช่วยควบคุมการผลิตและการหลั่งฮอร์โมนนี้ไปยังส่วนอื่น ๆ ของร่างกาย ตอนนี้คอร์ติซอลสามารถเป็นประโยชน์และเป็นอันตรายต่อร่างกาย ขึ้นอยู่กับสถานการณ์ของบุคคล ได้กล่าวถึงการศึกษาวิจัยเพิ่มเติม คอร์ติซอลที่เริ่มต้นและส่งผลต่อสมองและส่วนอื่นๆ ของร่างกาย เนื่องจากความเครียดในรูปแบบเฉียบพลันอาจทำให้ร่างกายปรับตัวและอยู่รอดได้ การตอบสนองเฉียบพลันจากคอร์ติซอลทำให้ระบบประสาท หลอดเลือดหัวใจ ภูมิคุ้มกัน และการทำงานของเมตาบอลิซึมในร่างกายทำงาน
ส่งผลต่อการเผาผลาญของร่างกายอย่างไร?
ตอนนี้คอร์ติซอลส่งผลต่อการเผาผลาญของร่างกายเมื่อควบคุมในวงจรการนอนหลับที่ช้าและสม่ำเสมอ ซึ่งจะลดฮอร์โมนคอร์ติโคโทรปินที่ปล่อย (CRH) และเพิ่มฮอร์โมนการเจริญเติบโต (GH) จากการศึกษาวิจัยพบว่า เมื่อต่อมหมวกไตหลั่งคอร์ติซอล มันเริ่มมีปฏิสัมพันธ์ที่ซับซ้อนกับไฮโปทาลามัสและต่อมใต้สมองในระบบประสาทและต่อมไร้ท่อ สิ่งนี้ทำให้การทำงานของต่อมหมวกไตและต่อมไทรอยด์ในร่างกายมีการเชื่อมโยงอย่างใกล้ชิดในขณะที่อยู่ภายใต้การควบคุมของไฮโปทาลามัสและฮอร์โมนเขตร้อน ไทรอยด์แข่งขันกับอวัยวะต่อมหมวกไตเพื่อหาไทโรซีน การศึกษาวิจัยพบว่า ไทโรซีนนั้นใช้ในการผลิตคอร์ติซอลภายใต้ความเครียดในขณะที่ป้องกันการทำงานขององค์ความรู้ลดลงซึ่งตอบสนองต่อความเครียดทางกายภาพ อย่างไรก็ตาม เมื่อร่างกายไม่สามารถผลิตไทโรซีนได้เพียงพอ ก็อาจทำให้เกิดภาวะไทรอยด์ทำงานต่ำ และทำให้ฮอร์โมนคอร์ติซอลกลายเป็นเรื้อรังได้
ภาพรวมเกี่ยวกับ Stress-Video
VIDEO
คุณเคยมีอาการปวดหัวที่ปรากฏขึ้นแบบสุ่มหรือไม่? คุณมีน้ำหนักตัวเพิ่มขึ้นหรือลดลงอย่างต่อเนื่องหรือไม่? คุณรู้สึกวิตกกังวลหรือเครียดอยู่เสมอว่าส่งผลต่อการนอนหลับของคุณหรือไม่? สิ่งเหล่านี้ล้วนเป็นสัญญาณและอาการแสดงของระดับคอร์ติซอลของคุณที่กลายเป็นภาวะเรื้อรัง วิดีโอด้านบนแสดงให้เห็นว่าความเครียดทำกับร่างกายของคุณอย่างไรและอาจทำให้เกิดอาการไม่พึงประสงค์ได้อย่างไร เมื่อมีความเครียดเรื้อรังในร่างกาย แกน HPA (ต่อมไร้ท่อ) จะไม่สมดุลเนื่องจากตัวกระตุ้นความเครียดที่เกี่ยวข้องกับโรคต่อมไทรอยด์ภูมิต้านตนเอง (AITD) เมื่อมีความเครียดเรื้อรังในร่างกาย อาจทำให้เกิดการผลิตสารอักเสบในร่างกายมากเกินไป สามารถสร้าง IR สารที่ทำให้เกิดการอักเสบสามารถทำลายหรือปิดการทำงานของตัวรับอินซูลินที่นำไปสู่การดื้อต่ออินซูลิน สิ่งนี้มีส่วนช่วยในการสลายตัวของปัจจัยหนึ่งอย่างหรือมากกว่าที่จำเป็นเพื่อให้กระบวนการขนส่งกลูโคสในร่างกายสมบูรณ์
ผลของคอร์ติซอลเรื้อรังในร่างกาย
เมื่อมีความเครียดเรื้อรังในร่างกายและไม่ได้รับการรักษาหรือลดลงในทันที อาจนำไปสู่สิ่งที่เรียกว่าภาระแบบ allostatic โหลดแบบ Allostatic หมายถึงการสึกหรอของร่างกายและสมองอันเนื่องมาจากการทำงานมากเกินไปเรื้อรังหรือการไม่มีการใช้งานของระบบต่างๆ ของร่างกาย ซึ่งมักเกี่ยวข้องกับความท้าทายและการปรับตัวด้านสิ่งแวดล้อม จากการศึกษาวิจัยพบว่า โหลดแบบ allostatic ทำให้เกิดการหลั่งฮอร์โมนเช่นคอร์ติซอลและ catecholamine มากเกินไปเพื่อตอบสนองต่อความเครียดเรื้อรังที่ส่งผลต่อร่างกาย สิ่งนี้ทำให้แกน HPA ทำสิ่งใดสิ่งหนึ่งจากสองสิ่ง: ทำงานหนักเกินไปหรือไม่สามารถปิดได้หลังจากเกิดเหตุการณ์เครียดซึ่งทำให้นอนไม่หลับ ปัญหาอื่น ๆ ที่ความเครียดเรื้อรังทำกับร่างกายอาจรวมถึง:
เพิ่มการหลั่งอินซูลินและการสะสมไขมัน การทำงานของภูมิคุ้มกันเปลี่ยนแปลงไป Hypothyroidism (ความอ่อนล้าของต่อมหมวกไต) การกักเก็บโซเดียมและน้ำ สูญเสียการนอนหลับ REM ความไม่มั่นคงทางจิตใจและอารมณ์ ปัจจัยเสี่ยงโรคหัวใจและหลอดเลือดเพิ่มขึ้น
อาการเหล่านี้ทำให้ร่างกายทำงานผิดปกติและ งานวิจัยได้ชี้ให้เห็น ที่ความเครียดต่างๆ สามารถทำร้ายร่างกายได้ สิ่งนี้สามารถทำให้บุคคลจัดการกับความเครียดและบรรเทาความเครียดได้ยากมาก
สรุป
โดยรวมแล้ว ความเครียดหรือคอร์ติซอลเป็นฮอร์โมนที่ร่างกายต้องการเพื่อให้ทำงานได้อย่างถูกต้อง ความเครียดเรื้อรังในร่างกายจากปัจจัยกดดันต่างๆ อาจทำให้เกิดความผิดปกติของระบบเมตาบอลิซึม เช่น ภาวะไทรอยด์ทำงานผิดปกติ การเพิ่มน้ำหนัก การดื้อต่ออินซูลิน และกลุ่มอาการเมตาบอลิซึม เป็นต้น ความเครียดเรื้อรังยังสามารถทำให้เกิดความผิดปกติของการนอนหลับได้เนื่องจากแกน HPA นั้นเชื่อมต่อและดูเหมือนว่าจะสงบลงได้เพียงเล็กน้อย เมื่อผู้คนเริ่มหาวิธีจัดการกับความเครียดต่างๆ เหล่านี้ พวกเขาสามารถลดระดับความเครียดให้กลับสู่สภาวะปกติและปราศจากความเครียดได้
อ้างอิง
โจนส์ แครอล และคริสโตเฟอร์ เกวนิน “การควบคุมระดับคอร์ติซอลบกพร่องและความชุกของมัน - มันเป็นนาฬิกาปลุกของธรรมชาติหรือเปล่า” รายงานสรีรวิทยา , John Wiley and Sons Inc., ม.ค. 2021, www.ncbi.nlm.nih.gov/pmc/articles/PMC7749606/ .
McEwen, Bruce S. "ผลกระทบจากฮอร์โมนความเครียดในด้านสุขภาพและโรค: การทำความเข้าใจถึงผลกระทบในการป้องกันและความเสียหายของผู้ไกล่เกลี่ยความเครียดและความเครียด" วารสารเภสัชวิทยายุโรป , US Library of Medicine, 7 เม.ย. 2008, www.ncbi.nlm.nih.gov/pmc/articles/PMC2474765/ .
McEwen, Bruce S. “เครียดหรือเครียด: อะไรคือความแตกต่าง?” วารสารจิตเวชศาสตร์และประสาทวิทยา: JPN , US Library of Medicine, ก.ย. 2005, www.ncbi.nlm.nih.gov/pmc/articles/PMC1197275/ .
โรดริเกซ, เอริค เจ, และคณะ “โหลดแบบ Allostatic: ความสำคัญ เครื่องหมาย และการกำหนดคะแนนในกลุ่มชนกลุ่มน้อยและความเหลื่อมล้ำ” Journal of Urban Health : กระดานข่าวของ New York Academy of Medicine , Springer US, มี.ค. 2019, www.ncbi.nlm.nih.gov/pmc/articles/PMC6430278/ .
ทู ลอเรน และคณะ “สรีรวิทยา, คอร์ติซอล – สแตทเพิร์ลส์ – ชั้นวางหนังสือ NCBI” ใน: StatPearls [อินเทอร์เน็ต] เกาะมหาสมบัติ (ฟลอริดา) , StatPearls Publishing, 6 กันยายน 2021, www.ncbi.nlm.nih.gov/books/NBK538239/ .
หนุ่ม Simon N. “แอล-ไทโรซีนเพื่อบรรเทาผลกระทบของความเครียด?” วารสารจิตเวชศาสตร์และประสาทวิทยา: JPN , หอสมุดแพทยศาสตร์แห่งชาติสหรัฐอเมริกา พฤษภาคม 2007, www.ncbi.nlm.nih.gov/pmc/articles/PMC1863555/ .
ข้อจำกัดความรับผิดชอบ
by ดร.อเล็กซ์ จิเมเนซ ไคโรแพรคติก , ความเครียดออกซิเดชัน , การสะท้อนกลับของอวัยวะภายใน , สุขภาพ
บทนำ
ในขณะที่โลกหมุนไปอย่างต่อเนื่อง หลายคนต้องอดทน สถานการณ์ที่เครียด ส่งผลกระทบต่อร่างกายและสุขภาพของพวกเขา ร่างกายต้องการฮอร์โมนอย่าง คอร์ติซอ ให้ทำงานต่อไปโดยส่งผลต่อ ภูมิคุ้มกัน ระบบประสาท ระบบหัวใจและหลอดเลือด และระบบกล้ามเนื้อ เพื่อชื่อไม่กี่ หน้าที่สำคัญอีกประการหนึ่งที่ร่างกายต้องการคือกลูโคส ซึ่งต้องการพลังงานเพื่อให้เคลื่อนที่ได้อย่างต่อเนื่อง สถานการณ์ที่ทำให้ระดับคอร์ติซอลและระดับกลูโคสในร่างกายสูงขึ้น อาจนำไปสู่ปัญหาเรื้อรัง เช่น โรคเบาหวานและความเครียดเรื้อรัง สิ่งนี้ทำให้แต่ละคนมีความทุกข์ยากและอยู่ในสถานการณ์ที่ร้ายแรงหากไม่สามารถควบคุมได้ในทันที บทความของวันนี้จะตรวจสอบว่าคอร์ติซอลและกลูโคสส่งผลต่อร่างกายอย่างไร และความสัมพันธ์แบบผสมผสานระหว่างความเครียดกับโรคเบาหวาน ส่งต่อผู้ป่วยไปยังผู้ให้บริการที่ผ่านการรับรองและมีทักษะซึ่งเชี่ยวชาญด้านการจัดการความเครียดและการรักษาต่อมไร้ท่อสำหรับผู้ป่วยโรคเบาหวาน เราแนะนำผู้ป่วยของเราโดยอ้างอิงถึงผู้ให้บริการทางการแพทย์ที่เกี่ยวข้องของเราโดยพิจารณาจากการตรวจของผู้ป่วยตามความเหมาะสม เราพบว่าการศึกษาเป็นสิ่งสำคัญสำหรับการถามคำถามเชิงลึกกับผู้ให้บริการของเรา Dr. Alex Jimenez DC ให้ข้อมูลนี้เป็นบริการด้านการศึกษาเท่านั้น ข้อจำกัดความรับผิดชอบ
ประกันของฉันสามารถครอบคลุมได้หรือไม่? ใช่มันอาจจะ หากคุณไม่แน่ใจ นี่คือลิงค์ไปยังผู้ให้บริการประกันภัยทั้งหมดที่เราครอบคลุม หากคุณมีคำถามหรือข้อกังวลใดๆ โปรดติดต่อ Dr. Jimenez ที่ 915-850-0900
คอร์ติซอลส่งผลต่อร่างกายอย่างไร?
คุณเคยประสบปัญหาการนอนตอนกลางคืนหรือไม่? แล้วอาการปวดหัวบ่อยครั้งที่สร้างความรำคาญตลอดทั้งวันล่ะ? หรือคุณสังเกตเห็นว่าน้ำหนักลดหรือเพิ่มน้ำหนักบริเวณหน้าท้องมากเกินไปหรือไม่? อาการเหล่านี้บางส่วนเป็นสัญญาณว่าระดับคอร์ติซอลและกลูโคสของคุณสูงและอาจส่งผลต่อร่างกายของคุณ คอร์ติซอลเป็นฮอร์โมนที่ผลิตขึ้นในระบบต่อมไร้ท่อและอาจเป็นประโยชน์หรือเป็นอันตรายต่อร่างกายหากไม่ได้รับการตรวจอย่างสม่ำเสมอ การศึกษาวิจัยได้กำหนดคอร์ติซอล ในฐานะที่เป็นหนึ่งในกลูโคคอร์ติคอยด์ที่เด่นชัดซึ่งหลั่งออกมาเนื่องจากการตอบสนองของสารชีวเคมีของร่างกาย โดดเด่นด้วยแกน HPA (hypothalamic-pituitary-adrenal) ช่วยในเรื่องการรับรู้ อย่างไรก็ตาม เมื่อระดับคอร์ติซอลกลายเป็นเรื้อรังในร่างกายเนื่องจากสถานการณ์ที่ทำให้ร่างกายทำงานผิดปกติ อาจส่งผลกระทบอย่างมีนัยสำคัญต่อบุคคลและทำให้เกิดความไม่สมดุลในแกน HPA อาการบางอย่างที่คอร์ติซอลเรื้อรังนำไปสู่ร่างกายอาจรวมถึง:
ความไม่สมดุลของฮอร์โมน ความต้านทานต่ออินซูลิน น้ำหนักตัวเพิ่มขึ้น ไขมันหน้าท้องเพิ่มขึ้น เพิ่มผลผลิตคอร์ติซอล ปัญหาภูมิคุ้มกัน
โรคภูมิแพ้และโรคหืด ข้ออักเสบ การกู้คืนการออกกำลังกายที่ไม่ดี
ข้อมูลเพิ่มเติมได้ให้ไว้ ว่าการมีคอร์ติซอลในร่างกายสามารถช่วยเพิ่มระดับน้ำตาลในเลือดไปยังสมองได้ ด้วยคอร์ติซอลที่ให้การทำงานของอวัยวะ ระดับน้ำตาลในเลือดให้พลังงานแก่ร่างกาย
Cortisol & Glucose ทำงานอย่างไรในร่างกาย
คอร์ติซอลช่วยกระตุ้นการเคลื่อนตัวของกลูโคสในตับ ทำให้การสังเคราะห์โปรตีนแบบบล็อกช่วยผลักกรดอะมิโนเข้าสู่น้ำตาลในร่างกาย สิ่งนี้เรียกว่าการปลดปล่อยกรดไขมันที่เปลี่ยนรูปทางชีวภาพเป็นกลูโคส เมื่อเกิดเหตุการณ์นี้ขึ้นจะช่วยกระตุ้นการจัดเก็บไขมันในอวัยวะภายในถ้าไม่ใช้กลูโคสส่วนเกินทำให้น้ำหนักเพิ่มขึ้น จากการศึกษาวิจัยพบว่า ว่าการขาดคอร์ติซอลอาจทำให้การผลิตกลูโคสในตับในร่างกายลดลง ซึ่งจะทำให้เกิดภาวะน้ำตาลในเลือดต่ำ ซึ่งร่างกายมีกลูโคสไม่เพียงพอในระบบ การวิจัยเพิ่มเติมแสดงให้เห็น คอร์ติซอลตอบสนองต่อแรงกดดันใด ๆ ที่ส่งผลต่อบุคคลที่มีระดับน้ำตาลในเลือดต่ำ แต่ยังสามารถกลายเป็นบวกได้หลังจากโหลดกลูโคส การจัดการระดับน้ำตาลกลูโคสและคอร์ติซอลของร่างกายสามารถช่วยพัฒนาโรคเบาหวานได้
Cortisol เชื่อมโยงกับโรคเบาหวานประเภท 2 อย่างไร - วิดีโอ
VIDEO
คุณเคยประสบกับสถานการณ์ตึงเครียดที่ทำให้กล้ามเนื้อของคุณตึงเครียดหรือไม่? ลองสัมผัสระดับน้ำตาลในเลือดของคุณเพิ่มขึ้นหรือลดลงบ้าง? คุณรู้สึกถึงการอักเสบทั่วร่างกายที่ทำให้พวกเขาปวดเมื่อยหรือไม่? ความเครียดสามารถส่งผลเสียต่อร่างกาย กระตุ้นการอักเสบ เพิ่มความเห็นอกเห็นใจ และลดการตอบสนองของกลูโคคอร์ติคอยด์ ความเครียดสามารถเชื่อมโยงกับโรคเบาหวานได้ เนื่องจากวิดีโอด้านบนแสดงให้เห็นว่าฮอร์โมนความเครียดคอร์ติซอลเชื่อมโยงกับโรคเบาหวานประเภท 2 อย่างไร งานวิจัยได้กล่าวถึง คอร์ติซอลนั้นอาจสัมพันธ์ในทางลบกับกลไกการดื้อต่ออินซูลิน เพิ่มการทำงานของเซลล์เบต้าและเพิ่มอินซูลินที่ปล่อยออกมาในร่างกาย สิ่งนี้อาจเป็นอันตรายต่อบุคคลจำนวนมากที่เป็นเบาหวานอยู่แล้วและต้องรับมือกับความเครียดอย่างต่อเนื่อง
ความเชื่อมโยงระหว่างความเครียดกับโรคเบาหวาน
ความเชื่อมโยงระหว่างความเครียดกับโรคเบาหวานแสดงเป็น จากการศึกษาวิจัยพบว่า ว่าพยาธิสรีรวิทยาของความวิตกกังวลและโรคเบาหวานได้เพิ่มความเสี่ยงต่อการดื้อต่ออินซูลินสำหรับร่างกาย เมื่อบุคคลต้องเผชิญกับความเครียดเรื้อรัง อาจทำให้พวกเขามีปัญหามากมาย เช่น:
แพ้อาหารเย็น การรับรู้และอารมณ์ลดลง ความไวต่ออาหาร พลังงานต่ำตลอดทั้งวัน
เมื่อสิ่งนี้เกิดขึ้น ร่างกายมีความเสี่ยงสูงที่จะเกิดการดื้อต่ออินซูลินและเบาหวานชนิดที่ 2 งานวิจัยได้กล่าวถึง โรคเบาหวานประเภท 2 นั้นมีลักษณะการดื้อต่ออินซูลินและความผิดปกติของเซลล์เบต้า glucocorticoid ในร่างกายสามารถส่งผลกระทบต่อเซลล์มากเกินไปทำให้เกิดความผิดปกติ การศึกษาวิจัยเพิ่มเติมได้แสดงให้เห็น ความเครียดที่รับรู้สามารถกลายเป็นปัจจัยเสี่ยงสำคัญที่ไม่เพียงแต่ส่งผลกระทบต่อร่างกาย เช่น ความดันโลหิตสูง ดัชนีมวลกาย (ดัชนีมวลกาย) หรือคุณภาพอาหาร แต่อาจทำให้เบาหวานชนิดที่ 2 เพิ่มขึ้นได้ เมื่อบุคคลพบวิธีลดความเครียดเรื้อรัง ก็สามารถช่วยจัดการระดับน้ำตาลในเลือดไม่ให้ถึงระดับวิกฤตได้
สรุป
ความเครียดเรื้อรังของร่างกายอาจทำให้เกิดการดื้อต่ออินซูลินและทำให้เบาหวานเกิดขึ้นได้ ร่างกายต้องการคอร์ติซอลและกลูโคสเพื่อให้ทำงานได้และมีพลังงานในการเคลื่อนไหว เมื่อผู้คนเริ่มมีความเครียดเรื้อรังและโรคเบาหวาน การจัดการอาจกลายเป็นเรื่องท้าทาย อย่างไรก็ตาม การเปลี่ยนแปลงเล็กน้อยในร่างกาย เช่น หาวิธีลดความเครียด การรับประทานอาหารเพื่อสุขภาพ และการเฝ้าสังเกตระดับกลูโคสจะช่วยให้ร่างกายรีเซ็ตระดับกลูโคสและคอร์ติซอลให้เป็นปกติ การทำเช่นนี้สามารถบรรเทาบุคคลจำนวนมากที่ต้องการเดินทางเพื่อสุขภาพของตนเองได้โดยปราศจากความเครียด
อ้างอิง
อดัม Tanja C และคณะ “คอร์ติซอลมีความสัมพันธ์เชิงลบกับความไวของอินซูลินในเยาวชนลาตินที่มีน้ำหนักเกิน” วารสารคลินิกต่อมไร้ท่อและเมแทบอลิซึม , The Endocrine Society, ต.ค. 2010, www.ncbi.nlm.nih.gov/pmc/articles/PMC3050109/ .
De Feo, P, และคณะ “การมีส่วนร่วมของคอร์ติซอลในการต่อต้านกลูโคสในมนุษย์” วารสารสรีรวิทยาอเมริกัน , หอสมุดแพทยศาสตร์แห่งชาติสหรัฐอเมริกา กรกฎาคม 1989, pubmed.ncbi.nlm.nih.gov/2665516/ .
ฮักเคิลบริดจ์, FH, และคณะ “การตอบสนองของคอร์ติซอลที่ตื่นขึ้นและระดับน้ำตาลในเลือด” วิทยาศาสตร์สิ่งมีชีวิต , หอสมุดแพทยศาสตร์แห่งชาติสหรัฐอเมริกา, 1999, pubmed.ncbi.nlm.nih.gov/10201642/ .
โจเซฟ โจชัว เจ และเชอริตา เอช. โกลเด้น Cortisol Dysregulation: การเชื่อมโยงแบบสองทิศทางระหว่างความเครียด อาการซึมเศร้า และโรคเบาหวานประเภท 2 พงศาวดารของ New York Academy of Sciences , US Library of Medicine, มี.ค. 2017, www.ncbi.nlm.nih.gov/pmc/articles/PMC5334212/ .
กัมบะ อายะ และคณะ “ความเชื่อมโยงระหว่างระดับคอร์ติซอลในซีรัมที่สูงขึ้นและการหลั่งอินซูลินที่ลดลงในประชากรทั่วไป” PloS One , ห้องสมุดสาธารณะวิทยาศาสตร์ 18 พ.ย. 2016, www.ncbi.nlm.nih.gov/pmc/articles/PMC5115704/ .
Lee, Do Yup, และคณะ “แง่มุมทางเทคนิคและทางคลินิกของคอร์ติซอลในฐานะตัวบ่งชี้ทางชีวเคมีของความเครียดเรื้อรัง” รายงาน BMB , Korean Society for Biochemistry and Molecular Biology, เม.ย. 2015, www.ncbi.nlm.nih.gov/pmc/articles/PMC4436856/ .
ทู ลอเรน และคณะ “สรีรวิทยา คอร์ติซอล” ใน: StatPearls [อินเทอร์เน็ต] เกาะมหาสมบัติ (ฟลอริดา) , StatPearls Publishing, 6 กันยายน 2021, www.ncbi.nlm.nih.gov/books/NBK538239 .
ข้อจำกัดความรับผิดชอบ
by ดร.อเล็กซ์ จิเมเนซ ไคโรแพรคติก , อาการปวดเรื้อรัง , Orthotics เท้า , สุขภาพ , ดูแลการบาดเจ็บ , บาดเจ็บเส้นประสาท , ความเครียดออกซิเดชัน , การเยียวยา , การรักษา , สุขภาพ
ร่างกายเป็นเครื่องจักรที่ใช้งานได้ดีซึ่งสามารถทนต่อทุกสิ่งที่ถูกโยนมาขวางทางได้ อย่างไรก็ตาม เมื่อได้รับบาดเจ็บ กระบวนการบำบัดตามธรรมชาติของร่างกายจะช่วยให้ร่างกายสามารถกลับไปทำกิจกรรมประจำวันได้ กระบวนการบำบัดของกล้ามเนื้อที่บาดเจ็บนั้นแตกต่างกันไปตามร่างกาย ขึ้นอยู่กับความรุนแรงของความเสียหายและระยะเวลาในการรักษา ร่างกายสามารถฟื้นตัวได้ภายในเวลาเพียงไม่กี่วันหรือไม่กี่เดือน กระบวนการบำบัดที่ทรหดที่สุดอย่างหนึ่งที่ร่างกายต้องทนคือเส้นเอ็นแคลเซียมที่แตกออก
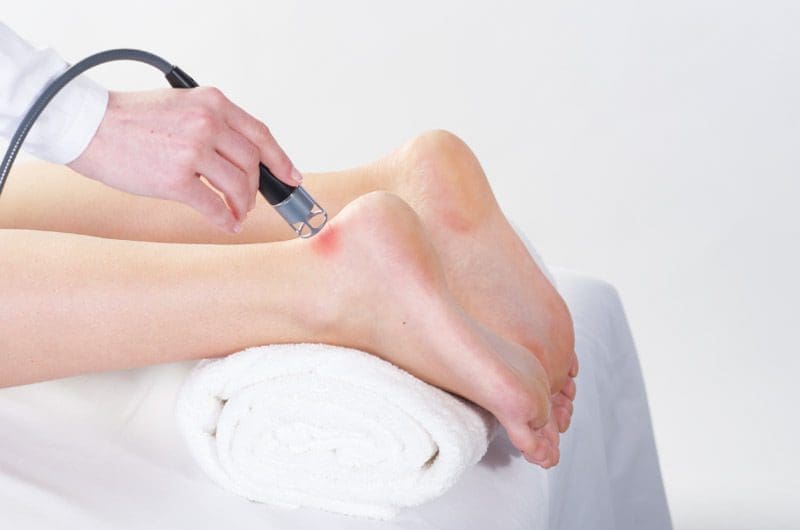
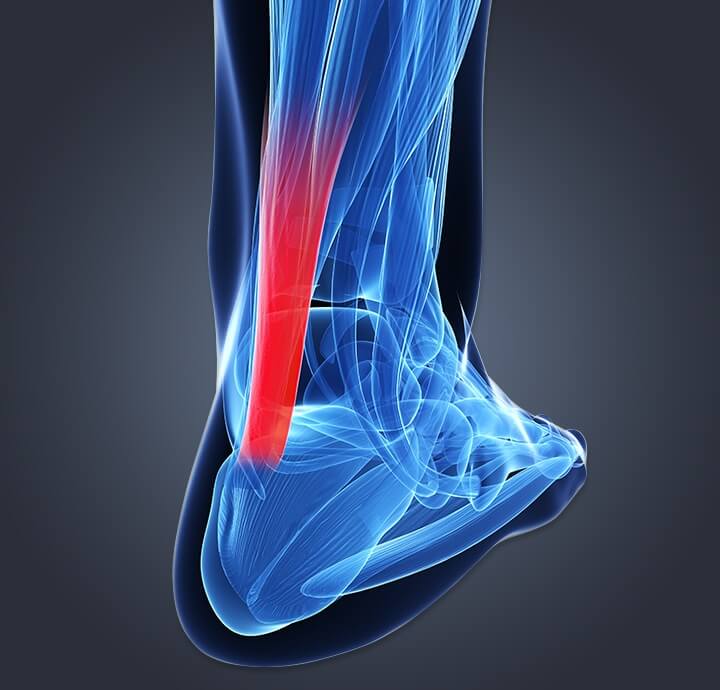
เส้นเอ็น Calcaneal
เส้นเอ็น calcaneal หรือเอ็นร้อยหวายเป็นเส้นเอ็นหนาที่อยู่ด้านหลังของขา เอ็นกล้ามเนื้อนี้เป็นสิ่งที่ทำให้ร่างกายเคลื่อนไหวขณะเดิน วิ่ง หรือแม้แต่กระโดด ไม่เพียงเท่านั้น เส้นเอ็นแคลเซียมยังเป็นเส้นเอ็นที่แข็งแรงที่สุดในร่างกาย และยังเชื่อมต่อกล้ามเนื้อน่องและกล้ามเนื้อโซลิอุสที่กระดูกส้นเท้าอีกด้วย เมื่อเส้นเอ็นแคลเซียมแตก กระบวนการรักษาสามารถอยู่ได้นานหลายสัปดาห์จนถึงหลายเดือนจนกว่าจะหายดี
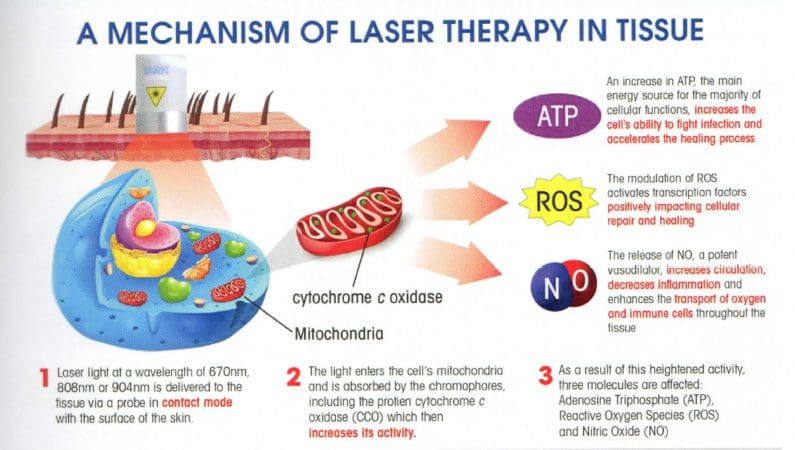
ผลการรักษาของการรักษาด้วยเลเซอร์ต่ำ
วิธีหนึ่งที่สามารถช่วยกระบวนการรักษาเส้นเอ็นที่เสียหายได้คือการรักษาด้วยเลเซอร์ต่ำ การศึกษาได้แสดงให้เห็น การรักษาด้วยเลเซอร์ต่ำสามารถเร่งการซ่อมแซมเส้นเอ็นที่เสียหายหลังจากมีรอยโรคบางส่วน ไม่เพียงเท่านั้นแต่หวี การศึกษาการทำอัลตราซาวนด์และการรักษาด้วยเลเซอร์ต่ำเพื่อเป็นตัวช่วยทางกายภาพในการรักษาอาการบาดเจ็บที่เส้นเอ็น ผลการศึกษาพบว่า ว่าการรวมกันของการรักษาด้วยเลเซอร์ต่ำและอัลตราซาวนด์มีคุณสมบัติที่เป็นประโยชน์ในระหว่างกระบวนการฟื้นตัวของการรักษาอาการบาดเจ็บที่เอ็นกล้ามเนื้อ calcaneal
ผลการศึกษาพบว่า ว่าเมื่อผู้ป่วยได้รับการรักษาเส้นเอ็น calcaneal ระดับ hydroxyproline รอบบริเวณที่ทำการรักษาจะเพิ่มขึ้นอย่างมีนัยสำคัญด้วยอัลตราซาวนด์และเลเซอร์ต่ำบำบัดโรค โครงสร้างทางชีวเคมีและชีวกลศาสตร์ตามธรรมชาติของร่างกายบนเส้นเอ็นที่ได้รับบาดเจ็บเพิ่มขึ้น ซึ่งส่งผลต่อกระบวนการบำบัด มีการศึกษาอื่นแสดงให้เห็น การรักษาด้วยเลเซอร์ระดับต่ำสามารถช่วยลดการเกิดพังผืดและป้องกันความเครียดจากปฏิกิริยาออกซิเดชันในเอ็นกล้ามเนื้อที่บอบช้ำได้ การศึกษายังแสดงให้เห็นว่าหลังจากที่เอ็น calcaneal ได้รับบาดเจ็บ การอักเสบ การสร้างเส้นเลือดใหม่ การขยายตัวของหลอดเลือด และเมทริกซ์นอกเซลล์จะก่อตัวขึ้นในบริเวณที่ได้รับผลกระทบ ดังนั้นเมื่อผู้ป่วยได้รับการรักษาด้วยเลเซอร์ระดับต่ำเป็นเวลาประมาณ XNUMX ถึง XNUMX วัน ความผิดปกติของเนื้อเยื่อของผู้ป่วยจะบรรเทาลง ลดความเข้มข้นของคอลลาเจนและการเกิดพังผืด ป้องกันความเครียดจากการเกิดออกซิเดชันในร่างกาย
สรุป
โดยรวมแล้ว ว่ากันว่าผลของการรักษาด้วยเลเซอร์ต่ำสามารถช่วยเร่งกระบวนการสมานแผลในการซ่อมแซมเส้นเอ็นตะโพก ผลลัพธ์ที่น่าพึงพอใจได้รับการพิสูจน์แล้วเนื่องจากการรักษาด้วยเลเซอร์ต่ำสามารถช่วยซ่อมแซมเส้นเอ็นที่เสียหาย ลดความเครียดจากปฏิกิริยาออกซิเดชัน และป้องกันไม่ให้พังผืดเพิ่มขึ้น ทำให้เกิดปัญหากับเส้นเอ็นที่บาดเจ็บมากขึ้น และด้วยการใช้อัลตราซาวนด์ร่วมกัน เส้นเอ็น calcaneal สามารถฟื้นตัวเร็วขึ้นเพื่อให้ร่างกายสามารถทำกิจกรรมประจำวันต่อไปได้โดยไม่ได้รับบาดเจ็บเป็นเวลานาน
อ้างอิง:
Demir, Huseyin, และคณะ “การเปรียบเทียบผลของเลเซอร์ อัลตราซาวด์ และเลเซอร์รวม + การรักษาด้วยอัลตราซาวด์ในการรักษาเอ็นทดลองแบบทดลอง” เลเซอร์ในการผ่าตัดและการแพทย์ , หอสมุดแพทยศาสตร์แห่งชาติสหรัฐอเมริกา, 2004, pubmed.ncbi.nlm.nih.gov/15278933/ .
ฟิลลิพิน, ลิเดียน อิซาเบล และคณะ “การรักษาด้วยเลเซอร์ระดับต่ำ (LLLT) ช่วยป้องกันความเครียดจากปฏิกิริยาออกซิเดชัน และลดการเกิดพังผืดในเอ็นร้อยหวายที่ได้รับบาดเจ็บจากหนู” เลเซอร์ในการผ่าตัดและการแพทย์ , US Library of Medicine, ต.ค. 2005, pubmed.ncbi.nlm.nih.gov/16196040/ .
Oliveira, Fla'via Schlittler, และคณะ ผลของการบำบัดด้วยเลเซอร์ระดับต่ำ (830 Nm … – Medical Laser . 2009, medical.summuslaser.com/data/files/86/1585171501_uLg8u2FrJP7ZHcA.pdf .
Wood, Viviane T, และคณะ “การเปลี่ยนแปลงและการจัดตำแหน่งคอลลาเจนที่เกิดจากการบำบัดด้วยเลเซอร์ระดับต่ำและอัลตราซาวนด์ความเข้มต่ำในเส้นเอ็น Calcaneal” เลเซอร์ในการผ่าตัดและการแพทย์ , หอสมุดแพทยศาสตร์แห่งชาติสหรัฐอเมริกา, 2010, pubmed.ncbi.nlm.nih.gov/20662033/ .